slag
Oppdatert denMartina Feichter studerte biologi med et valgfag apotek i Innsbruck og fordypet seg også i en verden av medisinske planter. Derfra var det ikke langt til andre medisinske emner som fortsatt fengsler henne den dag i dag. Hun utdannet seg til journalist ved Axel Springer Academy i Hamburg og har jobbet for siden 2007 - først som redaktør og siden 2012 som frilansskribent.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.
Hjerneslaget (apopleksi, hjerneslag) er en plutselig sirkulasjonsforstyrrelse i hjernen. Hun må behandles av lege så snart som mulig! Ellers dør så mange hjerneceller at pasienten får permanent skade som lammelse eller taleforstyrrelser eller til og med dør. Les alt du trenger å vite om emnet her: Hva er egentlig et slag og hvordan utvikler det seg? Hva er advarselsskiltene og hva er de mulige konsekvensene? Hvordan blir han behandlet?
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. I63I64I61I69
Slag: rask referanse
- Hva er et slag Et plutselig problem med blodstrømmen i hjernen
- Viktige symptomer: akutt muskelsvakhet, lammelse og nummenhet i den ene halvdelen av kroppen, plutselige syns- og taleforstyrrelser, akutt og svært alvorlig hodepine, akutt svimmelhet, taleforstyrrelser osv.
- Årsaker: Redusert blodgjennomstrømning i hjernen, vanligvis på grunn av blodpropp (iskemisk slag), sjeldnere på grunn av hjerneblødning (hemorragisk hjerneslag)
- Stroke test (FAST test): Be pasienten om å smile etter hverandre (F for ansikt), heve begge armene samtidig (A for armer) og gjenta en enkel setning (S for tale). Hvis han har problemer med å gjøre dette, er det sannsynligvis et slag, og du bør ringe legehjelp raskt (T som i tide).
- Førstehjelp: Ring legevakt (tlf. 112), ro pasienten, løs tette klær, løft overkroppen (hvis pasienten er ved bevissthet), ligg på siden i en stabil stilling (hvis han er bevisstløs), gjenopplivning (hvis ingen puls / ingen pust kan bestemmes)
- Behandling: Stabilisering og overvåking av vitale funksjoner, ytterligere tiltak avhengig av årsaken til hjerneslaget (fjerning av blodpropp med medisiner eller katetre, kirurgi for omfattende hjerneblødning, etc.), behandling av komplikasjoner (epileptiske anfall, økt intrakranielt trykk , etc.)
Slaglengde: beskrivelse
Hjerneslaget er en plutselig forstyrrelse av blodstrømmen i hjernen. Det kalles også apopleksi eller apopleksi, hjerneslag, hjernefornærmelse, apoplektisk fornærmelse eller cerebral fornærmelse.
Den akutte sirkulasjonsforstyrrelsen i hjernen gjør at hjernecellene får for lite oksygen og næringsstoffer. Slik dør de. Svikt i hjernens funksjoner kan være resultatet, som nummenhet, lammelse, tale- eller synsforstyrrelser. Med rask behandling kan de noen ganger løse seg igjen; i andre tilfeller forblir de permanente. Et alvorlig slag kan også være dødelig.
-
Hjerneslag - "Få undersøkelse av halspulsåren!"
Tre spørsmål til
Prof. Dr. med. Christoph Bamberger,
Internist og endokrinolog -
1
Mange slag anses å kunne forebygges - hvordan kan du ta forhåndsregler?
Prof. Dr. med. Christoph Bamberger
Det avhenger av risikofaktorene dine: I tillegg til røyking, for eksempel økt blodtrykk, høyt kolesterolnivå eller diabetes. En lege kan måle dette og avgjøre om risikoen kan reduseres gjennom rene livsstiltiltak (mer bevisst kosthold, vektkontroll, regelmessig mosjon), eller om medisinering er nødvendig. En spesiell variant av hjerneslaget kommer fra atrieflimmer. Hvis du har uregelmessig puls, bør du også oppsøke lege!
-
2
Er det noen tidlige advarselsskilt å se etter?
Prof. Dr. med. Christoph Bamberger
Nei, et slag kommer vanligvis ut av det blå. Noen ganger i en midlertidig variant, "TIA" (forbigående iskemisk angrep) med lammelse eller taleforstyrrelser som helt forsvinner igjen. Det ville være den aller siste advarselen. Men det er en undersøkelse som kan fortelle oss mye om tilstanden til blodårene og dermed risikoen for slag: ultralydundersøkelsen av livmorhalsarteriene. Spør legen din om det.
-
3
Er det ille hvis et slag går ubemerket hen?
Prof. Dr. med. Christoph Bamberger
Ingenting viser risikoen for et slag så tydelig som det faktum at det allerede har skjedd. Neste slag vil ikke vente lenge, med mindre du tar mottiltak. Så ja: du bør definitivt vite om du noen gang har hatt slag. Hvis du er i tvil, må en MR -skanning av hodet gjøres, som avslører områder i hjernen som har dødd på grunn av et slag.
-
Prof. Dr. med. Christoph Bamberger,
Internist og endokrinologI 2006 grunnla hormoneksperten Medical Prevention Center Hamburg (MPCH), nå Conradia Medical Prevention, som han fortsatt er direktør for i dag.
Slag: frekvens
Hvert år rammes rundt 200 000 mennesker i Tyskland av hjerneslag. Er påvirket foran eldre. Ettersom andelen i befolkningen øker jevnt og trutt, vil også antallet slagpasienter sannsynligvis stige, mener eksperter.
Alle som noen gang har hatt et slag, har en økt risiko for en annen apopleksi. Omtrent 40 av 100 mennesker som allerede har overlevd et slag, vil få et nytt i løpet av ti år. Risikoen for andre kardiovaskulære sykdommer (for eksempel hjerteinfarkt) er også økt hos slagpasienter.
Hjerneslag hos barn
Et hjerneslag rammer vanligvis eldre mennesker, men det kan også forekomme i ung alder. Selv ufødte barn i livmoren kan få et slag. Mulige årsaker inkluderer for eksempel koagulasjonsforstyrrelser, hjerte- og karsykdommer. Noen ganger forårsaker en smittsom sykdom også hjerneslag hos barn.
I Tyskland diagnostiseres apopleksi hos rundt 300 barn og ungdom hvert år. Eksperter mistenker imidlertid at det faktiske antallet er mye høyere fordi diagnosen "hjerneslag" er vanskeligere å stille hos barn. Årsaken er at hjernens modning ennå ikke er fullført, og et slag hos barn blir derfor ofte merkbart måneder eller år senere. For eksempel blir hemiplegi hos nyfødte først tydelig etter omtrent seks måneder.
Hjerneslag: symptomer
Hjerneslagssymptomer avhenger av hvilken region i hjernen som påvirkes og hvor alvorlig hjerneslaget er. Akutt svakhet, nummenhet og lammelse vises veldig ofte på den ene siden av kroppen. Dette kan for eksempel gjenkjennes ved at munnviken og øyelokket henger ned på den ene siden og / eller pasienten ikke lenger kan bevege en arm. Venstre side av kroppen påvirkes hvis hjerneslaget oppstår på høyre halvkule, og omvendt. Hvis pasienten er fullstendig lammet, indikerer dette et slag i hjernestammen.
Plutselige synsforstyrrelser er også vanlige symptomer på hjerneslag: de berørte rapporterer for eksempel at de bare kan se uskarpt eller at de oppfatter dobbeltsyn. Plutselig, midlertidig synstap i det ene øyet kan også indikere slag. Den akutte synsforstyrrelsen kan føre til at den berørte faller eller - mens du kjører - forårsaker en ulykke.
En akutt taleforstyrrelse kan også være et tegn på et slag: Noen pasienter snakker plutselig sløret eller sløret, vrir bokstaver eller kan ikke lenger snakke i det hele tatt. Hjerneslagpasienter kan ofte ikke lenger forstå hva som blir sagt til dem. Dette er kjent som en språkforstyrrelse.
Andre mulige tegn på hjerneslag inkluderer plutselig svimmelhet og svært alvorlig hodepine.
Du kan lese mer om tegn og symptomer på et slag i artikkelen Stroke: Symptomer.
Forbigående iskemisk angrep (TIA) - "minislaget"
Begrepet "forbigående iskemisk angrep" (forkortet TIA) beskriver en midlertidig sirkulasjonsforstyrrelse i hjernen. Det er et tidlig varselstegn for et slag og kalles noen ganger et "minislag".
TIA oppstår vanligvis fra små blodpropper som midlertidig svekker blodstrømmen til et hjernekar. Vedkommende merker dette for eksempel fra midlertidige tale- eller synsforstyrrelser. Noen ganger oppstår svakhet, lammelse eller nummenhet i den ene halvdelen av kroppen i kort tid. Midlertidig forvirring eller bevissthetstap kan også oppstå.
Slike TIA -symptomer dukker alltid opp plutselig og forsvinner etter minutter eller noen timer. Likevel bør du oppsøke lege umiddelbart: Hvis riktig behandling settes i gang raskt, kan et "ekte" slag ofte forhindres.
Du kan lese alt du trenger å vite om "minislaget" i artikkelen Transient ischemic attack.
Hjerneslag: årsaker og risikofaktorer
Leger skiller mellom forskjellige årsaker til slag: De to vanligste er redusert blodstrøm (iskemisk slag) og hjerneblødning (hemoragisk slag). I sjeldne tilfeller kan andre årsaker til slag også identifiseres.
Hjerneslag årsak nr. 1: redusert blodgjennomstrømning
Akutt utilstrekkelig eller utilstrekkelig blodstrøm (iskemi) i visse hjerneområder er den vanligste av alle årsakene til slag. Det er ansvarlig for omtrent 80 prosent av alle hjerneslagstilfeller. Leger snakker om et iskemisk slag eller hjerneinfarkt.
Det er forskjellige grunner til at det er utilstrekkelig blodgjennomstrømning i visse hjerneområder. De viktigste er:
- Blodpropper: En blodpropp kan blokkere et hjernekar og dermed kutte tilførsel av blod og oksygen til en region i hjernen. Koagelen dannet seg ofte i hjertet (for eksempel ved atrieflimmer) eller i en "forkalket" halspulsåren og ble vasket inn i hjernen med blodet.
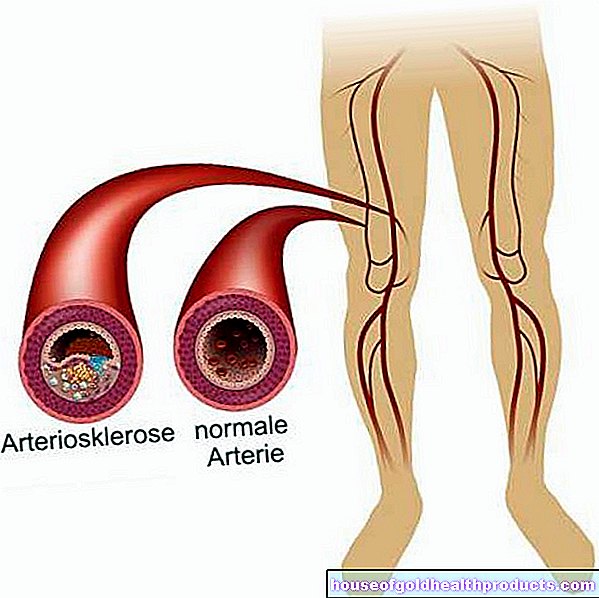
- "Vaskulær forkalkning" (arteriosklerose): cerebrale kar eller kar i nakken som forsyner hjernen (for eksempel halspulsåren) kan "forkalkes": Innskudd på den indre veggen begrenser et kar mer og mer eller til og med lukker det helt. Hjerneområdet som skal tilføres, inneholder da for lite blod og oksygen.

Et iskemisk slag i hjernestammen (hjernestammeinfarkt) kan ha særlig alvorlige konsekvenser. Det er viktige hjernesentre som er ansvarlige for å kontrollere pusten, sirkulasjonen og bevisstheten. Et eksempel på en hjernestammeinfarkt er basilar arterietrombose, dvs. okklusjonen av basilar arterien i hjernestammen: i alvorlige tilfeller forårsaker den fullstendig lammelse av alle ekstremiteter (tetraparese) og koma eller fører direkte til døden.
Hjerneslag # 2: hjerneblødning
Blødning i hodet er årsaken til rundt 20 prosent av alle slag. Hjerneslag forårsaket av en slik hjerneblødning kalles også et hemoragisk slag. Blødningen kan forekomme på forskjellige steder:
- Blødning i hjernen: Et fartøy brister plutselig direkte i hjernen og blod lekker ut i det omkringliggende hjernevevet. Utløseren for denne såkalte intracerebrale blødningen er vanligvis høyt blodtrykk. Andre sykdommer, rusmisbruk og brudd på en medfødt vaskulær misdannelse (for eksempel aneurisme) i hjernen kan også forårsake blødning i hjernen. Noen ganger er årsaken uforklarlig.
- Blødning mellom hjernehinnene: Hjerneslaget oppstår her som følge av blødning i det såkalte subaraknoidrommet: Dette er det gapformede mellomrommet mellom de midtre meningene (arachnoid) og de indre meningene (pia mater) fylt med cerebrospinalvæske. Årsaken til en slik subaraknoid blødning er vanligvis en spontant rupturert aneurisme (medfødt vaskulær misdannelse med utbuling av vaskulær vegg).

Sjeldne årsaker til slag
Hjerneslag, spesielt hos yngre mennesker, kan ha andre årsaker enn utilstrekkelig blodgjennomstrømning eller hjerneblødning. Hos noen pasienter, for eksempel, skyldes hjerneslaget betennelse i veggene i blodårene (vaskulitt). Slik vaskulær betennelse oppstår i sammenheng med autoimmune sykdommer som gigantisk cellearteritt, Takayasu arteritt, Behcets sykdom og systemisk lupus erythematosus.
Andre sjeldne årsaker til hjerneslag er for eksempel fett og luftemboli: Her tetter fettdråper eller luft som har trengt inn i et hjernekar, noe som resulterer i et hjerneinfarkt. En fettemboli kan oppstå ved alvorlige beinbrudd når fettrik benmarg vaskes inn i blodet. Luftemboli kan være en svært sjelden komplikasjon ved åpent hjerte-, bryst- eller nakkeoperasjon.
Medfødte koagulasjonsforstyrrelser og dannelse av blodpropper i venene er også sjeldne årsaker til slag.
Hjerneslag: Risikofaktorer
Hjerneslag kommer ikke ut av ingenting. Ulike faktorer kan bidra til utviklingen. Noen av disse risikofaktorene for slag kan ikke påvirkes. Dette inkluderer alder: risikoen for slag øker med alderen. En genetisk disposisjon for slag kan heller ikke påvirkes.
Det er også mange risikofaktorer som kan reduseres spesielt. Dette inkluderer for eksempel høyt blodtrykk (hypertensjon): Det fører til "vaskulær forkalkning" (arteriosklerose), noe som betyr at det dannes avleiringer på den indre veggen i karene. Som et resultat blir fartøyene stadig smalere. Dette gjør slag mer sannsynlig. Følgende gjelder: jo mer alvorlig høyt blodtrykk er, desto mer sannsynlig blir et slag.
En annen risikofaktor som kan unngås for hjerneslag er røyking: jo flere sigaretter noen røyker per dag og jo flere år røykekarrieren har vart, desto større er risikoen for slag. Det er flere årsaker til dette:
Blant annet fremmer røyking vaskulær forkalkning (arteriosklerose) og lipidmetabolismeforstyrrelser - som begge er ytterligere risikofaktorer for slag. Røyking får også blodårene til å trekke seg sammen. Den resulterende økningen i blodtrykket oppmuntrer til slag.
Røyking reduserer også mengden oksygen som røde blodlegemer (erytrocytter) kan bære. Vevet og organene får mindre oksygen som et resultat, det samme gjør hjernen. Dette signaliserer deretter til benmargen om å produsere flere røde blodlegemer for oksygen transport. På grunn av økningen i erytrocytter blir blodet imidlertid "tykkere". Dette gjør det vanskeligere for det å flyte gjennom de innsnevrede karene.
Sist, men ikke minst, øker røyking blodets vilje til å størkne - hovedsakelig fordi blodplatene blir klebrig. Dette gjør det lettere å danne blodpropper, noe som kan tette et kar. Hvis dette skjer i hjernen, resulterer det i et iskemisk slag.
Så det lønner seg å slutte å røyke. Fem år etter å ha sluttet å røyke, har noen samme risiko for slag igjen som folk som aldri har røyket.
Andre viktige risikofaktorer for slag er:
- Alkohol: Å drikke mye alkohol - regelmessig eller sjelden - øker risikoen for slag. Fremfor alt øker risikoen for hjerneblødning. I tillegg har regelmessig inntak av alkohol andre helserisiko (for eksempel avhengighetsskapende potensial, økt risiko for kreft).
- Fedme: Fedme øker risikoen for mange forskjellige sykdommer. I tillegg til diabetes og høyt blodtrykk inkluderer dette også et slag.
- Stillesittende livsstil: Mulige konsekvenser er fedme og høyt blodtrykk. Begge disse fremmer slag.
- Fettmetabolismeforstyrrelser: LDL -kolesterol ("dårlig" kolesterol) og andre blodlipider er en del av avleiringer som dannes på de indre veggene i blodårene ved åreforkalkning. Høye lipidnivåer i blodet (for eksempel høyt kolesterolnivå) øker derfor risikoen for slag gjennom arteriosklerose.
- Diabetes: Diabetes mellitus skader blodårens vegger og får dem til å tykne. Dette påvirker blodstrømmen. I tillegg forverrer diabetes eksisterende arteriosklerose. Totalt sett er diabetikere to til tre ganger mer sannsynlig å få slag enn personer som ikke er diabetikere.
- Atrieflimmer: Denne arytmi øker risikoen for hjerneslag fordi det lett dannes blodpropper i hjertet. Disse kan - når de bæres bort av blodet - blokkere et kar i hjernen (iskemisk slag). Denne risikoen er enda større hvis det er andre hjertesykdommer som kranspulsår (CHD) eller hjertesvikt.
- Andre kardiovaskulære sykdommer: Andre kardiovaskulære sykdommer som røykbein (PAD) og "impotens" (erektil dysfunksjon) øker også risikoen for slag.
- Smal halspulsår (carotisstenose): Det skyldes hovedsakelig vaskulær forkalkning (arteriosklerose) og gir ofte ingen symptomer på lang tid. Et mulig tidlig symptom er et TIA (forbigående iskemisk angrep). Asymptomatisk eller ikke, carotisstenose øker risikoen for iskemisk slag (hjerneinfarkt).
- Aura migrene: Hjerneslag forårsaket av redusert blodstrøm forekommer ofte hos mennesker som lider av migrene med aura. Hodepinen foregår av nevrologiske symptomer som nedsatt syn eller følelse. Det eksakte forholdet mellom aura migrene og hjerneslag er ennå ikke kjent. Kvinner er spesielt rammet.
- Hormonpreparater for kvinner: bruk av p -piller øker risikoen for slag. Dette gjelder spesielt kvinner med andre risikofaktorer som høyt blodtrykk, røyking, fedme eller auramigrene. Å ta hormonpreparater i overgangsalderen (hormonbehandling), øker også risikoen for slag.
Barneslag: årsaker
Hjerneslag hos barn er sjelden, men det skjer. Mens livsstilsfaktorer og livsstilssykdommer (røyking, åreforkalkning, etc.) er hovedårsakene til hjerneslag hos voksne, har barn andre årsaker til slag. Disse inkluderer for eksempel en arvelig tendens til å danne blodpropper, lidelser i røde blodlegemer (som sigdcelleanemi) og bindevevssykdommer (for eksempel Fabrys sykdom). Autoimmune sykdommer i blodårene og hjertesykdommer er også mulige årsaker til hjerneslag hos barn.
Hjerneslag: undersøkelser og diagnose
Enten det er et alvorlig eller mildt slag - hvert slag er en nødsituasjon! Hvis du mistenker at du bør ringe legevakten umiddelbart (tlf. 112)! Med FAST -testen kan du raskt og enkelt kontrollere et mistenkt slag. Stroke -testen fungerer slik:
- F for "ansikt": Be pasienten smile. Hvis ansiktet er vridd på den ene siden, indikerer dette hemiplegi som et resultat av et slag.
- A for "armer": Be pasienten strekke armene fremover samtidig som du vender håndflatene oppover. Hvis han har problemer med å gjøre dette, skyldes det sannsynligvis ufullstendig lammelse av den ene halvdelen av kroppen som følge av et slag.
- S for "tale": Be pasienten om å gjenta en enkel setning. Hvis han ikke klarer dette, eller hvis stemmen hans høres uklar ut, er det sannsynligvis en taleforstyrrelse forårsaket av et slag.
- T for "tid": Ring ambulansen umiddelbart!

Legevakten vil blant annet kontrollere pasientens bevissthet, blodtrykk og puls. Hvis han er bevisst, kan legen spørre om hva som skjer og eventuelle symptomer (for eksempel synsforstyrrelser, nummenhet eller lammelse).
Etter innleggelse på sykehuset er en nevrolog spesialisten med ansvar for mistenkt slag. Han gjør en nevrologisk undersøkelse. For eksempel sjekker han pasientens koordinasjon, språk, syn, berøring og reflekser.
Som regel utføres en computertomografi av hodet (kranial computertomografi, cCT) umiddelbart. Undersøkelsen suppleres ofte med en vaskulær avbildning (CT -angiografi) eller en blodstrømsmåling (CT -perfusjon). Bildene fra innsiden av skallen viser om en vaskulær okklusjon eller hjerneblødning er ansvarlig for hjerneslaget. Du kan også bestemme plasseringen og omfanget.
Noen ganger brukes magnetisk resonansavbildning (MR, også kalt magnetisk resonansavbildning) i stedet for computertomografi. Det kan også kombineres med en vaskulær visning eller blodstrømsmåling.
Hos noen pasienter utføres en egen røntgenundersøkelse av karene (angiografi). Vaskulær avbildning er viktig for å bestemme for eksempel vaskulære misdannelser (for eksempel aneurismer) eller vaskulære lekkasjer.
En spesiell ultralydundersøkelse (doppler og dupleks sonografi) av karene som forsyner hjernen, for eksempel halspulsåren, kan også utføres for å avklare et slag. Legen kan kjenne igjen om det er "forkalkninger" (arteriosklerotiske forekomster) på den indre veggen av fartøyet. De kan være stedet for en blodpropp som ble feid bort i blodet og forårsaket hjerneslaget.
En ultralydundersøkelse av hjertehulen (ekkosonografi) kan avsløre hjertesykdommer som favoriserer dannelse av blodpropper, for eksempel avleiringer på hjerteklaffene. Noen ganger finnes blodpropper i hjertehulene. Du kan forårsake et nytt slag. Derfor må pasienten gis blodfortynnende medisin for å løse opp blodproppene.
En annen viktig hjerteundersøkelse etter et slag er elektrokardiografi (EKG). Dette betyr å måle de elektriske strømmer i hjertet. Noen ganger utføres det også som en langsiktig måling (24-timers EKG eller langtids-EKG). Legen kan bruke EKG for å identifisere eventuelle hjerterytmeforstyrrelser. De er også en viktig risikofaktor for iskemisk fornærmelse.
Blodprøver er også viktige ved diagnostisering av hjerneslag. For eksempel bestemmes blodtall, blodpropp, blodsukker, elektrolytter og nyreverdier.
Undersøkelsene nevnt tjener ikke bare til å bekrefte mistanken om en apopleksi og å klargjøre den mer detaljert. De hjelper også til med å identifisere mulige komplikasjoner på et tidlig stadium, for eksempel blodtrykkskriser, hjerteinfarkt, lungebetennelse forårsaket av innånding av matrester (aspirasjonspneumoni) og nyresvikt.
Hjerneslag: behandling
Ved hjerneslag teller hvert minutt, fordi "tiden er hjerne" -prinsippet gjelder: hjerneceller som - avhengig av hjerneslagstype - ikke blir tilstrekkelig tilført blod eller blir presset av økt intrakranielt trykk dør raskt. Hjerneslagpasienter bør derfor få medisinsk hjelp så snart som mulig!
Slag: førstehjelp
Hvis du mistenker et slag, bør du ringe legevakten umiddelbart (nødnummer 112)! Inntil dette kommer, bør du roe pasienten. Løft overkroppen litt og åpne tette klær (for eksempel en krage eller et slips). Det gjør pusten lettere. Ikke gi ham noe å spise eller drikke!
Hvis pasienten er bevisstløs, men puster, plasser den i den stabile sidestillingen (på den lammede siden). Sjekk pusten og pulsen regelmessig.
Hvis du ikke finner tegn på pust, bør du umiddelbart snu personen på ryggen og starte hjerte-lungeredning (brystkompresjoner og muligens munn-til-munn-gjenopplivning).
Akutt medisinsk behandling for hvert slag inkluderer overvåking av vitale funksjoner og andre viktige parametere og om nødvendig stabilisering av dem. Disse inkluderer pust, blodtrykk, hjertefrekvens, blodsukker, kroppstemperatur, hjerne- og nyrefunksjon samt vann- og elektrolyttbalanse. Ytterligere tiltak avhenger av typen slag og eventuelle komplikasjoner.
Hjerneslag: behandling for hjerneinfarkt
De fleste hjerneinfarkt (iskemiske slag) skyldes blodpropp som blokkerer et kar i hjernen. Dette må fjernes raskt for å gjenopprette blodsirkulasjonen i det relevante hjerneområdet og for å redde nerveceller fra ødeleggelse. Blodproppen kan enten løses opp med et medikament (lysterapi) eller fjernes mekanisk (trombektomi). Begge metodene kan også kombineres med hverandre.
Lysbehandling
Ved såkalt systemisk lys får slagpasienten et legemiddel som kan oppløse blodpropper (trombolytisk) via en infusjon i en vene. Den aktive ingrediensen rtPA ("rekombinant vevsplasminogenaktivator") brukes. Dette aktiverer et enzym i kroppen som bryter ned blodpropp. Denne formen for lysebehandling er godkjent opptil 4,5 timer etter hjerneinfarkt. Jo tidligere lyseringen startes i dette tidsvinduet, desto større er sjansene for suksess.
Hvis det har gått mer enn 4,5 timer, kan blodproppen neppe oppløses med medisiner. Likevel kan det i visse tilfeller utføres en systemisk lysis med rtPA opptil 6 timer etter starten av hjerneslagssymptomene - som et individuelt helbredelsesforsøk.
Lysbehandling må ikke utføres ved hjerneslag forårsaket av hjerneblødning. Det kan gjøre blødningen verre. Lysbehandling anbefales heller ikke i visse andre situasjoner, for eksempel ved ukontrollert høyt blodtrykk.
I tillegg til systemisk lysterapi, er det også lokal lysis (intra-arteriell trombolyse). Et kateter skyves gjennom en arterie til stedet for den vaskulære okklusjonen i hjernen, og et blodproppoppløsende legemiddel (for eksempel pro-urokinase) injiseres direkte. Imidlertid er lokal lysebehandling bare egnet i svært spesifikke tilfeller (for eksempel hjernestammeinfarkt).
Trombektomi
En annen form for slagbehandling er basert på mekanisk eliminering av blodproppen: Ved den såkalte trombektomi skyves et tynt kateter gjennom en arterie i lysken til blodproppen i hjernen under røntgenkontroll. Dette fjernes deretter med passende fine instrumenter. Trombektomi bør utføres så snart som mulig etter at symptomer på hjerneslag oppstår.
Kombinasjon av trombolyse og trombektomi
Det er også mulig å kombinere begge prosedyrene - oppløsning av blodpropp i hjernen med et stoff (trombolyse) og fjerning av blodproppen mekanisk ved hjelp av et kateter (trombektomi).
Hjerneslag: behandling for hjerneblødning
Hvis hjerneslaget utløses av en mindre hjerneblødning, er konservativ slagbehandling vanligvis tilstrekkelig. Pasienter må holde sengeleie og unngå aktivitet som øker trykket i hodet. Dette inkluderer for eksempel sterkt press ved avføring. Det er derfor pasientene får avføringsmidler.
Det er også veldig viktig å overvåke blodtrykket og behandle det om nødvendig. For høyt trykk øker blødningen, mens for lavt trykk kan føre til utilstrekkelig blodgjennomstrømning i hjernevev.
Kirurgi er vanligvis nødvendig for hjerneblødninger som er omfattende og ikke stopper av seg selv. Beslutningen om å operere avhenger av forskjellige faktorer, for eksempel blødningens plassering og størrelse, pasientens alder og generelle tilstand og eventuelle påfølgende sykdommer. Under prosedyren åpnes skallen for å fjerne blåmerke (hematoevakuering) og for å lukke blødningskilden så langt som mulig.
Hjerneslag: behandling av komplikasjoner
Strokebehandling inkluderer andre tiltak etter behov, spesielt hvis det oppstår komplikasjoner.
Økt intrakranielt trykk
Et veldig stort hjerneinfarkt kan få hjernen til å hovne opp (hjerneødem). Fordi plassen i den benete hodeskallen er begrenset, øker intrakranielt trykk som et resultat. Nervevev kan presses og bli irreversibelt skadet som et resultat.
Selv med en stor hjerneblødning kan det rømmende blodet øke trykket i skallen. Når blod kommer inn i hjernen (ventrikelen) som er fylt med nervevann, kan nervevannet også bygge seg opp - et "vannhode" (hydrocephalus) utvikler seg. Dette får også det intrakranielle trykket til å stige farlig.
Uansett årsak til økt intrakranielt trykk, er det avgjørende at det reduseres. For dette formålet, for eksempel, er pasientens hode og overkropp hevet. Det er også fornuftig å gi drenerende infusjoner eller tappe ut nervevann via en shunt (f.eks. Inn i bukhulen). For å lindre belastningen kan en del av hodeskallen også midlertidig fjernes og settes inn igjen senere (lindringskraniotomi). Å fjerne blåmerket fra en hjerneblødning reduserer også trykket i skallen.
Vasospasme
Ved et slag forårsaket av blødning mellom hjernehinnene (subaraknoid blødning), er det en risiko for at karene vil trekke seg sammen på en krampaktig måte. Som et resultat av disse vaskulære spasmer (vasospasmer), kan hjernevevet ikke lenger tilføres tilstrekkelig med blod. Da kan det også oppstå et iskemisk slag. Karspasmer må derfor behandles med medisiner.
Epileptiske anfall og epilepsi
Hjerneslag er veldig ofte årsaken til ny epilepsi hos eldre. Et epileptisk anfall kan oppstå i løpet av de første timene etter hjerneslaget, men også dager eller uker etterpå. Epileptiske anfall kan behandles med medisiner (antiepileptika).
lungebetennelse
En av de vanligste komplikasjonene etter et slag er bakteriell lungebetennelse. Risikoen er spesielt høy hos pasienter som lider av svelgeforstyrrelser (dysfagi) som følge av hjerneslag: Ved svelging kan matpartikler komme inn i lungene og forårsake lungebetennelse (aspirasjonspneumoni). Antibiotika gis for forebygging og behandling. Hjerneslagpasienter med svelgeforstyrrelser kan også mates kunstig (gjennom et rør). Dette reduserer risikoen for lungebetennelse.
Urinveisinfeksjon
I den akutte fasen etter et slag kan pasienter ofte ikke urinere (urinretensjon eller urinretensjon). Deretter må et urinkateter plasseres gjentatte ganger eller permanent. Både urinobstruksjon og innbyggende katetre fremmer urinveisinfeksjon etter et slag. De behandles med antibiotika.
Stroke rehab
Medisinsk rehabilitering etter hjerneslag tar sikte på å hjelpe en pasient tilbake til sitt gamle sosiale og muligens også profesjonelle miljø. For dette formålet brukes for eksempel egnede treningsmetoder for å prøve å redusere funksjonsbegrensninger som lammelse, tale- og taleforstyrrelser eller synsforstyrrelser.
I tillegg bør rehabilitering etter hjerneslag gjøre det mulig for en pasient å mestre hverdagen så uavhengig som mulig. Dette inkluderer for eksempel å vaske, kle på seg eller lage et måltid alene. Noen ganger er det fysiske restriksjoner (for eksempel en lammet hånd) som gjør visse håndgrep eller bevegelser vanskelig eller umulige. Ved rehabilitering av hjerneslag lærer de berørte løsningsstrategier og hvordan de bruker passende hjelpemidler (for eksempel badeheiser, spaserstokker, ankelbøyler).
Innlagt eller poliklinisk
Nevrologisk rehabilitering kan utføres poliklinisk, spesielt i de tidlige stadiene etter et slag, for eksempel på en rehabiliteringsklinikk. Pasienten får et individuelt behandlingskonsept og blir ivaretatt av et tverrfaglig team (leger, sykepleiere, yrkes- og fysioterapeuter, etc.).
Ved semi-innlagt rehabilitering kommer hjerneslagpasienten til rehabiliteringsstasjonen i ukedagene for terapisessioner i løpet av dagen. Men han bor hjemme.
Hvis tverrfaglig omsorg ikke lenger er nødvendig, men pasienten fortsatt har fysiske funksjonsbegrensninger på visse områder, kan poliklinisk rehabilitering hjelpe. Den respektive terapeuten (for eksempel ergoterapeut, logoped) kommer regelmessig hjem til slagpasienten for å øve med dem.
Motorisk rehabilitering
Sensorimotoriske lidelser er en av de vanligste svekkelsene etter et slag. Dette forstås å bety et forstyrret samspill mellom sanseytelse (sanseinntrykk) og motorisk ytelse (bevegelser). Vanligvis er det ufullstendig lammelse i den ene halvdelen av kroppen (hemiparese). Ulike terapiformer kan bidra til å forbedre slike sensorimotoriske lidelser. Her er noen viktige eksempler:
Ved rehabilitering av hemiplegi brukes Bobath -konseptet veldig ofte: den lammede delen av kroppen blir vedvarende fremmet og stimulert. For eksempel blir pasienten ikke matet, men skjeen bringes til munnen sammen med ham og den svekkede armen. Bobath -konseptet må også implementeres i annenhver aktivitet i hverdagen - ved hjelp av leger, sykepleiere, pårørende og alle andre omsorgspersoner. Over tid kan hjernen omorganisere seg på en slik måte at friske deler av hjernen gradvis overtar oppgavene til de skadede hjerneområdene.
En annen tilnærming er Vojta -terapi. Den er basert på observasjonen av at mange menneskelige bevegelser er refleksive, for eksempel refleksiv grep, kravling og snu hos babyer. Denne såkalte refleksbevegelsen er fremdeles tilstede hos voksne, men undertrykkes normalt av bevisst bevegelseskontroll.
Med Vojta -metoden utløses slike reflekser spesielt. For eksempel stimulerer terapeuten visse trykkpunkter på pasientens stamme, noe som forårsaker spontane muskelreaksjoner (for eksempel retter stammen seg automatisk opp mot tyngdekraften). Med regelmessig trening skal forstyrrede nervetrakter og visse bevegelsessekvenser reaktiveres på denne måten.
Proprioceptive Neuromuscular Facilitation (PNF) tar sikte på å fremme samspillet mellom nerver og muskler via eksterne (eksteroceptive) og interne (proprioceptive) stimuli. Først blir pasienten avhørt og undersøkt i detalj av terapeuten. Hans bevegelsesatferd samt relaterte begrensninger og lidelser er nøyaktig analysert. På dette grunnlaget oppretter terapeuten en individuell behandlingsplan, som kontrolleres gjentatte ganger i løpet av terapien og justeres om nødvendig.
Behandling i henhold til PNF er basert på visse definerte bevegelsesmønstre i skulder- og hofteleddsområdet, som er basert på dagligdagse funksjoner. Øvelsene gjentas kontinuerlig slik at bevegelsen blir stadig mer effektiv og koordinert. Pasienter oppfordres også til å øve regelmessig hjemme.
Kognitive terapeutiske øvelser ifølge Perfetti er spesielt egnet for nevrologiske lidelser og hemiplegi. Pasienten bør lære bevegelsessekvensene på nytt og gjenvinne den tapte kontrollen over bevegelsen. For å gjøre dette må han først føle bevegelser: Med lukkede øyne eller bak en skjerm utføres målrettede bevegelser, for eksempel med hånden eller foten, som pasienten bevisst skal føle. I utgangspunktet leder terapeuten pasientens hånd eller fot for å unngå falske mønstre. Senere utfører pasienten bevegelsene selv, men blir fortsatt støttet eller korrigert av terapeuten. Tross alt lærer slagpasienten å utføre vanskeligere bevegelsessekvenser på egen hånd og å kontrollere lidelser via hjernen.
"Tvangsbruk" -terapi kalles også "Begrenset indusert bevegelse".Det brukes vanligvis til å trene en delvis lammet arm og hånd, og noen ganger også underekstremiteten. Hos noen av de berørte regenererer det skadede hjerneområdet over tid i en slik grad at den syke delen av kroppen gradvis blir mer funksjonell igjen. Problemet: Den berørte personen har helt glemt hvordan de syke lemmer skal flyttes og bruker dem derfor knapt eller bruker dem ikke i det hele tatt.
Det er her "tvungen bruk" -terapien kommer inn: ved å tvinge pasienten til å bruke det berørte lemmet, bør det i stor grad reaktiveres. Dette krever anstrengende trening av det delvis lammede lemmen. For eksempel praktiserer deltakerne spesielle bevegelser i konstant repetisjon. Hyppig bruk utvider området i hjernen som er ansvarlig for den delen av kroppen og skaper nye nerveforbindelser.
"Tvangsbruk" -terapi er mer lovende enn konvensjonell fysioterapi ved behandling av motoriske svikt etter et slag.
Rehabilitering for svelging
Svelgingsforstyrrelser (dysfagi) er en annen vanlig konsekvens av et slag. Med riktig behandling bør den lidende gjenvinne evnen til å spise og drikke. Samtidig bør risikoen for kvelning reduseres. For å oppnå dette er det tre forskjellige terapimetoder som også kan kombineres med hverandre:
- Restorative (restorative) prosedyrer: Ved hjelp av stimulering, bevegelse og svelgeøvelser gjøres et forsøk på å eliminere svelgeforstyrrelsen. Dette kan for eksempel oppnås hvis andre hjerneområder overtar oppgaven til det skadede hjerneområdet helt eller delvis.
- Kompenserende prosedyrer: Endringer i holdning og svelging mot svelging er designet for å redusere risikoen for at pasienten kveles. Hvis matrester eller væsker lander i lungene, oppstår hosteanfall, kvelningsangrep eller lungebetennelse (aspirasjonspneumoni).
- Adaptive prosedyrer: Dietten er tilpasset slik at det er lettere for pasienter med svelgeforstyrrelser å spise og drikke. For eksempel blir maten purert og drikker tykkere. Terapihjelpemidler som spesielle drikkekopper eller spesialbestikk brukes som støtte.
Kognitiv rehabilitering
Kognitiv rehab etter et slag prøver å forbedre nedsatte kognitive funksjoner som språk, oppmerksomhet eller hukommelse. Som med behandling av svelgeforstyrrelser, kan rehabilitering også være rettet mot restitusjon, kompensasjon eller tilpasning. Svært forskjellige terapimetoder brukes.
For eksempel kan datamaskinstøttede treningsmetoder være nyttige når det gjelder oppmerksomhet, hukommelse og synsforstyrrelser. Når det gjelder hukommelsesforstyrrelser, kan læringsstrategier forbedre minneytelsen og hjelpemidler som en dagbok gir et kompensasjonsmiddel. Medisiner brukes også i visse tilfeller.
Forebygging av et nytt slag
Når det er mulig, må eksisterende årsaker og risikofaktorer for hjerneslag elimineres eller i det minste reduseres hos hver pasient. Dette bidrar til å forhindre et nytt slag (sekundær profylakse). For dette formålet må medisiner ofte tas for livet. Ikke-medikamentelle tiltak er også viktige for sekundær profylakse.
"Blodfortynnere" (blodplateaggregeringshemmere): Etter et slag forårsaket av redusert blodgjennomstrømning eller en TIA ("minislag"), får de fleste pasientene såkalte blodplatefunksjonshemmere. Disse inkluderer for eksempel acetylsalisylsyre (ASA) og klopidogrel. Disse "blodfortynnerne" forhindrer at blodplater klumper seg sammen til en plugg som deretter kan tette et kar igjen. Hvis det er mulig, bør medisinen tas for livet.
Forresten: ASA kan forårsake magesår eller duodenalsår som en bivirkning. Berørte pasienter må derfor ofte ta en såkalt protonpumpehemmer ("magebeskyttelse") i tillegg til ASA.
Antikoagulantia (antikoagulantia): Et slag forårsaket av redusert blodgjennomstrømning (iskemisk hjerneslag) eller en TIA ("minislag") oppstår ofte som følge av atrieflimmer. Med denne hjertearytmien dannes blodpropper veldig lett i hjertet, som deretter bæres bort av blodet og blokkerer et kar i hjernen. For å forhindre at dette skjer igjen, får slagpasienter med atrieflimmer antikoagulasjonsmedisin i tablettform (orale antikoagulantia). Disse stoffene blokkerer den kompliserte prosessen med blodpropp og dermed dannelsen av blodpropper.
Kolesterolsenkende legemidler: En av hovedårsakene til slag er forkalkning av blodårene (arteriosklerose). En del av kalsiumavsetningene på den indre veggen i blodårene er kolesterol. Etter et slag forårsaket av redusert blodstrøm (iskemisk apopleksi) og etter et "minislag" (TIA), mottar pasienter derfor vanligvis kolesterolsenkende legemidler fra gruppen av statiner (CSE-hemmere). Disse forhindrer at en eksisterende arteriosklerose utvikler seg ytterligere.
Ved hjerneslag forårsaket av hjerneblødning, foreskrives kolesterolsenkende legemidler bare om nødvendig og etter grundig risiko-nytte-analyse.
Antihypertensive medisiner (antihypertensive medisiner): Pasienter med høyt blodtrykk må ta langsiktige antihypertensive medisiner etter et iskemisk slag eller TIA. Dette skal forhindre nok et slag. Den behandlende legen avgjør fra sak til sak hvilket antihypertensivt middel som er best egnet (ACE-hemmer, betablokker, etc.) og hvilken målblodtrykksverdi det er mål for.
Ikke-medikamentelle tiltak: Noen risikofaktorer for et annet slag kan reduseres (støttende), selv med tiltak som ikke er medikamenter. Vi anbefaler for eksempel å redusere overvekt, regelmessig mosjon, et balansert kosthold med lite animalsk fett og avstå fra nikotin og alkohol. En slik livsstil hjelper blant annet å få høyt blodtrykk og kolesterolnivåer under kontroll. Dette reduserer risikoen for et nytt slag betydelig.
Slag: Stroke Unit
Begrepet "hjerneslagsenhet" refererer til en spesialavdeling på et sykehus hvis ansatte spesialiserer seg på diagnostisering og akutt behandling av personer med slag. Omsorg på en slik "slagavdeling" har vist seg å forbedre pasientens overlevelsessjanser og redusere risikoen for permanent skade.
Pasientene oppholder seg i strokeenheten i gjennomsnitt tre til fem dager. Etterpå blir de overført til en annen avdeling (nevrologisk avdeling, generell avdeling) eller henvist direkte til et rehabiliteringsanlegg etter behov.
Det er nå mer enn 280 "slag enheter" i Tyskland. De er sertifisert av German Stroke Help.
Du kan finne ut mer om dette i artikkelen Stroke Unit.
Hjerneslag: sykdomsforløp og prognose
Generelt gjelder følgende: Hjerneskade forårsaket av et hjerneslag er desto mer alvorlig, jo større er det berørte blodkaret, som har blitt blokkert eller sprengt. Selv små skader kan imidlertid ha ødeleggende effekter i spesielt følsomme hjerneområder som hjernestammen.
Rundt en femtedel (20 prosent) av alle slagpasienter dør i løpet av de fire første ukene. Mer enn 37 prosent av de berørte dør i løpet av det første året. Totalt sett, etter hjerteinfarkt og kreft, er hjerneslag den tredje vanligste dødsårsaken i Tyskland.
Av de slagpasientene som fortsatt lever etter et år, får omtrent halvparten varige skader og er permanent avhengige av hjelp utenfra. I Tyskland er det nesten en million mennesker.
Et hjerneslag hos barn har en veldig god sjanse til å bli frisk. Det er gode behandlingsmuligheter for de små pasientene, slik at de etter en stund kan komme tilbake til normale liv. Hjerneslaget gir en stor negativ innvirkning på bare rundt ti prosent av alle berørte barn.
Hjerneslag: konsekvenser
Mange pasienter har varige funksjonsnedsettelser etter et slag. Disse inkluderer for eksempel bevegelsesforstyrrelser som en ustabil gangart eller hemiplegi. Noen pasienter har problemer med å koordinere bevegelsene sine (for eksempel å skrive) eller utføre komplekse bevegelser (for eksempel å åpne et brev).
De mulige konsekvensene av et slag inkluderer også språk- og taleforstyrrelser: Med en språkforstyrrelse har de som er rammet problemer med å formulere tankene sine (muntlig eller skriftlig) og / eller forstå hva andre sier til dem. I motsetning til dette er den motoriske artikulasjonen av ord svekket ved en taleforstyrrelse.
Andre vanlige konsekvenser av et slag er for eksempel nedsatt oppmerksomhet og hukommelse, samt nedsatt syn og svelging. Du kan lese mer om dette i artikkelen Stroke: Consequences.
Å leve med hjerneslag
Etter et slag er ingenting ofte det samme som det var før. Følgeskader som syns- og taleforstyrrelser samt hemiplegi kan påvirke hele hverdagen. Etter et slag kan for eksempel evnen til å kjøre så alvorlig at det er bedre for pasientene å ikke sitte bak rattet. Men selv de som tilsynelatende er i form bør frivillig informere førerkortkontoret om hjerneslaget og levere en medisinsk rapport. Myndighetene kan kreve ytterligere kjøretimer eller ombygging av kjøretøyet.
For yngre mennesker, etter et slag, oppstår spørsmålet om det er mulig å gå tilbake til jobb eller omskolering er nødvendig. Selv ferieturer krever ofte spesielle kompromisser og justeringer etter et slag.
Livet etter et slag er også en utfordring for de nærmeste. Det handler om å støtte pasienten i hverdagen så mye som mulig, men ikke avlaste ham for alt.
Du kan lese mer om utfordringene i hverdagen etter et slag i artikkelen Leve med hjerneslag.
Forhindre slag
Ulike risikofaktorer bidrar til utviklingen av et slag. Mange av dem kan spesifikt reduseres eller til og med elimineres helt. Dette forhindrer effektivt slag.
For eksempel er det viktig å ha et balansert kosthold med mye frukt og grønnsaker. På den annen side bør du bare spise fett og sukker i moderate mengder. Med dette sunne kostholdet forhindrer du vaskulær forkalkning (arteriosklerose) - dette er en av hovedårsakene til slag.
Regelmessig mosjon og sport holder også blodårene friske og forhindrer slag. Hvis du er overvektig, bør du gå ned i vekt. Overskytende kilo øker risikoen for høyt blodtrykk og åreforkalkning. Begge disse fremmer slag.
Et annet godt tips for å forhindre slag er å unngå nikotin og alkohol.
Les mer om hvordan du kan redusere risikoen for slag i artikkelen Forebygging av hjerneslag.
Tilleggsinformasjon
Bokanbefalinger:
- Hjerneslag: Livet etterpå: Eksperttips for personer med slag og annen skade på sentralnervesystemet (Rainer Schulze-Muhr, CreateSpace Independent Publishing Platform, 2017)
- Da slaget traff meg: Tilbake til livet etter et slag (Gabo, W. Zuckschwerdt Verlag, 2013)
Retningslinjer:
- S1 retningslinje "Akutt terapi for iskemisk hjerneslag" fra German Society for Neurology
- S3 retningslinje "Sekundær profylakse av iskemisk slag og forbigående iskemisk angrep" fra German Stroke Society og German Society for Neurology
- S2k -retningslinjen "Akutt terapi for iskemisk hjerneslag - endring 2015: Rekanaliseringsterapi" fra det tyske samfunnet for nevrologi
Støttegrupper
German Stroke Foundation
https://www.schlaganfall-hilfe.de//adressen-selbsthilfegruppen


.jpg)