KOLS
og Martina Feichter, medisinsk redaktør og biologDr. med. Mira Seidel er frilansskribent for det medisinske teamet til
Mer om -eksperteneMartina Feichter studerte biologi med et valgfag apotek i Innsbruck og fordypet seg også i en verden av medisinske planter. Derfra var det ikke langt til andre medisinske emner som fortsatt fengsler henne den dag i dag. Hun utdannet seg til journalist ved Axel Springer Academy i Hamburg og har jobbet for siden 2007 - først som redaktør og siden 2012 som frilansskribent.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.
KOLS (kronisk obstruktiv lungesykdom) er en kronisk progressiv sykdom i lungene. Det er preget av betente og permanent innsnevrede luftveier. Typiske KOL -symptomer er hoste med slim og kortpustethet når du trener, senere også i ro. Den største risikoen for KOL er røykere og passive røykere. Du kan finne ut alt du trenger å vite om årsaker, symptomer, diagnose og behandling av KOL her.
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. J44
KOLS: rask referanse
- Hovedårsak: røyking (kronisk røykerhoste)
- Typiske symptomer: kortpustethet, hoste, sputum
- Mulige komplikasjoner: hyppige bronkiale infeksjoner og lungebetennelse, cor pulmonale, emfysem
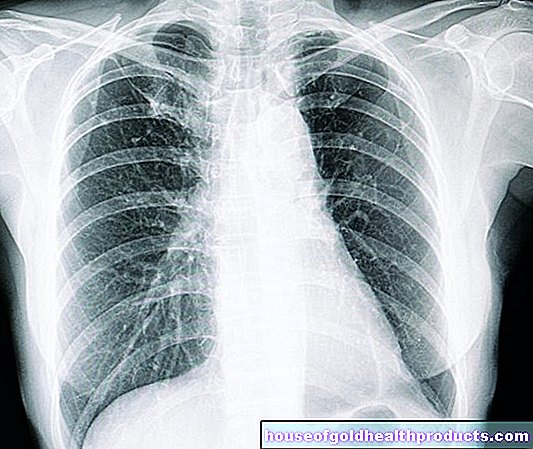
- Undersøkelser: lungefunksjonstest, blodgassanalyse, røntgenstråle (røntgenstråle)
- Behandling: Avhengig av KOLS-stadiet, slutte å røyke, medisinering, trening, pust og fysioterapi, langvarig oksygenbehandling, operasjoner (inkludert lungetransplantasjon)
KOLS: beskrivelse
KOL spilles ofte ned som "røykerlunge" eller "røykerhoste". KOLS er en alvorlig lungesykdom som, når den først begynner, utvikler seg og ofte fører til for tidlig død.
KOLS er utbredt: I Tyskland lider rundt ti prosent, eller åtte millioner mennesker, av det. Dette tallet vil stige til ti millioner innen 2020, ifølge prognosen fra eksperter. KOLS er en av de vanligste dødsårsakene.
KOLS: definisjon og viktige termer
Hva er egentlig KOL? Forkortelsen står for det engelske uttrykket "kronisk obstruktiv lungesykdom". På tysk betyr dette "kronisk obstruktiv lungesykdom" eller teknisk sett "kronisk obstruktiv bronkitt" (COB). Begrepene "kronisk bronkitt" og "lungeemfysem" er assosiert med KOL:
Kronisk bronkitt: Ifølge WHO er kronisk bronkitt tilstede hvis hoste og sputum (produktiv hoste) vedvarer i minst tre måneder i to påfølgende år. Man snakker om "enkel kronisk bronkitt" hvis hoste og sputum bare oppstår én gang på grunn av overproduksjon av slim i lungene. På dette stadiet kan endringene i lungene gå tilbake hvis årsaken (for eksempel røyking) elimineres. Hvis dette ikke skjer, kan kronisk bronkitt utvikle seg til KOLS.
Kronisk bronkitt
KOLS: Lungesykdommen er vanligvis en kombinasjon av kronisk obstruktiv bronkitt og lungeemfysem - derav begrepet "kronisk obstruktiv lungesykdom". Endringene i lungene kan ikke reverseres helt på dette stadiet.
Lungeemfysem: Lungeemfysem er en overoppblåst lunge. I løpet av KOLS kan veggstrukturen i alveolære septa ødelegges, noe som uigenkallelig utvider luftrommene. Lungene ser da ikke lenger ut som en vinstokk med druer (som en frisk person), men som en stor ballong. Leger snakker om emfysem (overinflasjon i lungene).
Lungeemfysem ved KOLS
Forverret KOLS: Begrepet eksacerbasjon står for en tilbakefall, plutselig forverring av KOLS. Symptomer som kronisk hoste, kortpustethet og slimete sputum øker akutt. Forverring kan være en stressende og truende hendelse for pasientene. En forverret KOLS er et tegn på at lungefunksjonen forverres raskt. Den infeksjon-forverrede KOL er også ledsaget av en virus- eller bakteriell infeksjon.
KOLS: årsaker og risikofaktorer
KOLS kan ha forskjellige årsaker. I de aller fleste tilfellene er det "hjemmelaget" - gjennom røyking.
Hovedårsak: røyking
Hovedårsaken til KOL er aktiv eller passiv røyking. Rundt 90 prosent av alle KOLS-pasienter er røykere eller tidligere røykere. Lungene og bronkiene lider mest av konstant nikotinkonsum. Risikoen for KOL hos røykere og tidligere røykere er syv ganger høyere enn hos mennesker som aldri har røyket. Omtrent 20 prosent av langtidssigarettrøykere utvikler KOLS. Hver andre røyker hos over 40-åringer lider av “røykerhoste”. Menn rammes mye oftere enn kvinner.
Alpha-1 antitrypsinmangel
Røyking er ikke alltid årsaken til klagene. Hos noen pasienter er den kroniske lungesykdommen basert på en genetisk mangel på proteinet alfa-1-antitrypsin (AAT): Dette blodproteinet inaktiverer såkalte proteaser-enzymer som skal bryte ned vev som har blitt ødelagt under betennelsesprosesser . Hos mennesker med mangel på AAT kan proteasene imidlertid skade lungevevet ukontrollert. Resultatet er kronisk betennelse med innsnevring av bronkiene, akkurat som med KOL forårsaket av skadelige stoffer. Etter hvert som sykdommen utvikler seg, kan emfysem utvikles. I tillegg kan en AAT -mangel føre til leverskade og fremme levercirrhose.
AAT -mangel er omtrent like vanlig som type 1 diabetes i Europa, men den får ikke like mye oppmerksomhet. Det er derfor den arvelige sykdommen ofte ikke blir gjenkjent og behandlet i god tid.
Andre årsaker til KOLS
En annen mulig årsak til KOL er luftforurensning. Fremfor alt spiller nitrogasser og svoveldioksid (SO2) en rolle her. Studier har vist at det å bo i travle gater med høye partikler øker risikoen for KOL. Hyppige infeksjoner i barndommen øker også sannsynligheten for å utvikle KOLS.
Kronisk lungesykdom kan også skyldes skadelig støv, damp, røyk eller gasser som noen mennesker utsettes for på arbeidsplassen. For ikke-røykere øker risikoen for å utvikle KOL senere med en faktor 2,4.Hos røykere er risikoen for sykdom enda 18 ganger høyere.
En svært sjelden årsak til KOL er medfødt mangel på antistoffer (antistoffmangel syndrom).
KOLS: Utviklingsmekanisme
Utgangspunktet for KOL er vanligvis obstruktiv bronkitt: inhalerte forurensninger oppblåser de små luftveiene, bronkiolene. Lungene utskilt mer slim som beskyttelse. Slimet bæres vanligvis av cilia i utløpsretningen (halsen). Dette er de fineste, mobile hårene (cilia) på overflaten av spesielle celler som strekker de fleste luftveiene (ciliert epitel).
Forurensninger som nikotin ødelegger cilia, slik at ciliert epitel gradvis mister evnen til å rengjøre og transportere. Etter hvert erstattes det av et mer spenstig plateepitel, noe som får lungevævet til å tykne. Alveolens vegg blir tynn og ustabil når du puster ut. Hvis vedkommende prøver å puste ut av all sin styrke, kollapser alveolene. Til syvende og sist fører denne prosessen til at luftveiene trekker seg sammen permanent. Konsekvensene er kortpustethet og dårlig ytelse.
KOLS: en ond sirkel
Folk som ikke kan eller ikke vil slutte å røyke oppmuntrer til den onde syklusen av KOLS. I utgangspunktet bestemmes det av to faktorer:
På den ene siden kan det overdrevent produserte slimet blokkere de små luftveiene. Som et resultat, når du puster inn, kommer luften du puster bare så vidt inn i alveolene på grunn av det negative trykket. Når du puster ut, kan luften imidlertid ikke lenger presses helt ut, slik at det fortsatt blir igjen luft i blemmene. Neste gang du tar et pust, forblir det mer luft i boblene. Dette øker trykket i lungene sakte. Som et resultat kobler de små alveolene seg til hverandre og blir større og større, såkalte emfysembobler. Totalt sett reduserer dette overflaten av boblene.
På den annen side ødelegger inhalerte forurensninger og lungeinfeksjoner lungevevet. Proteaser og proteasehemmere spiller en rolle her. Proteaser er enzymer som bryter ned proteiner og kan derfor være skadelige for celler. Proteasehemmere hemmer i sin tur nedbrytning av protein og har dermed en beskyttende effekt. Alpha-1 antitrypsin er den viktigste proteasehemmeren. Lungeinfeksjoner forårsaker at flere proteaser frigjøres. Nikotin setter igjen proteasehemmerne ut av spill, slik at de ikke kan utføre beskyttelsesfunksjonen. På grunn av denne ubalansen mellom proteaser og proteasehemmere, blir lungevevet mer ustabilt og veggstrukturen i de små alveolære sekkene går til grunne.
Konsekvenser av KOLS
KOLS har alvorlige konsekvenser:
For lungene betyr KOLS tap av elastisitet og økning i gjenværende volum (luftmengde som blir igjen i lungene etter utpust og ikke kan pustes ut fritt).
De små luftveiene blir stadig mer hindret og legger ekstremt stress på luftveismuskulaturen. Dette øker mengden karbondioksid i blodet (hyperkapni).
Med den alveolære septa går også lungekapillærene tapt. Dette er bittesmå forbindelseskar mellom arterier og vener. Fordi luftveiene er utilstrekkelig ventilert, når det mindre oksygen til blodårene. Som et resultat trekker blodårene seg sammen og lungene blir til slutt mindre godt forsynt med blod. Leger kaller også denne mekanismen Euler-Liljestrand-refleksen. Det forhindrer blod i å passere gjennom lungene uten å bli tilført oksygen. På grunn av de innsnevrede lungearteriene øker blodtrykket i lungesirkulasjonen, noe som igjen belaster det høyre hjertet. Resultatet er en såkalt cor pulmonale (lungehjerte). Det forårsaker kortpustethet under anstrengelse eller til og med i ro.
KOLS: symptomer
En voksen lunger rommer i gjennomsnitt fem til seks liter. Vi puster bare inn og ut en halv liter av den uten fysisk anstrengelse. Lungene har derfor relativt store reserver. En gradvis forverring av deres funksjon går derfor vanligvis ubemerket i årevis. De som er rammet forsømmer ofte de første symptomene på KOL som en "røykerhoste" som de ikke lenger kan bli kvitt. Imidlertid er det viktig for sykdomsforløpet å gjenkjenne og behandle KOL -symptomer på et tidlig stadium.
Forresten: Hvis KOL er forårsaket av AAT -mangel og lungene i tillegg belastes av røyking eller infeksjoner, vil sykdommen utvikle seg raskere enn normalt. Typiske KOL -symptomer dukker da opp mye tidligere.
Typiske KOL -symptomer
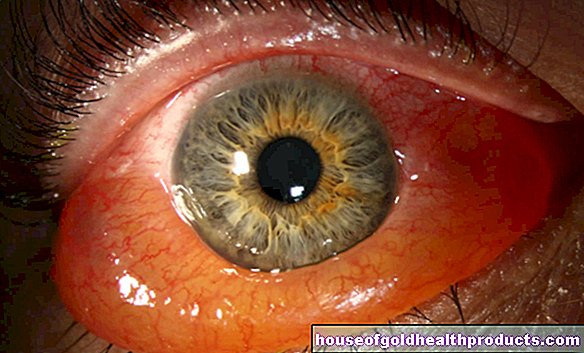
Typiske symptomer på KOL er hoste og sputum. Kortpustethet oppstår også, først i løpet av treningen, spesielt hvis KOL -symptomene forverres (forverring). Blå lepper eller fingre er tegn på cyanose, som er redusert oksygentilførsel som følge av forverret lungekapasitet.
Her er de viktigste KOL -symptomene igjen:
- Kortpustethet, først ved trening, senere også i ro.
- Hoste som blir verre og mer vedvarende over tid.
- Sputum som blir tykkere og vanskeligere å hoste opp.
Basert på de karakteristiske KOL -symptomene, kortpustethet, hoste og ekspektorasjon, snakker mange leger om AHA -symptomer.
Hvordan oppstår røykerens hoste?
Kronisk hoste (røykerhoste) hos røykere er et av de karakteristiske KOLS -symptomene og en risikofaktor for forverring av lungefunksjonen. Det oppstår som følger:
Cilia i lungene ødelegges gradvis av røyking og mister rengjøringsfunksjonen. Derfor må kroppen hoste opp sekretet som har samlet seg, spesielt om natten. Den typiske røykerens hoste er derfor spesielt kvalmende om morgenen etter å ha stått opp. I løpet av dagen er mange pasienter relativt symptomfrie. Sputum er gråaktig i fargen hos røykere.
KOLS symptomer: komplikasjoner
KOLS er en kronisk, progressiv sykdom. Du bør derfor oppsøke lege regelmessig. Hvis du stort sett er symptomfri, er det tilstrekkelig å få undersøkt deg selv en gang i året. Imidlertid, hvis tilstanden din forverres (økt hoste, sputum og / eller kortpustethet), bør du kontakte legen din umiddelbart. På denne måten kan forverring og komplikasjoner identifiseres og behandles i god tid:
Infeksjoner og kortpustethet
Langsiktig KOL resulterer vanligvis i tilbakevendende bronkiale infeksjoner og lungebetennelse. Den nedsatte lungefunksjonen kan også føre til konstant kortpustethet.
Cor pulmonale
I de sene stadiene av KOLS kan den såkalte cor pulmonale forekomme: Høyre halvdel av hjertet forstørrer og mister sin funksjonelle styrke - høyre hjertesvikt utvikler seg. Konsekvenser av dette er blant annet oppbevaring av vann i bena (ødem) og i magen (ascites) samt overbelastede nakkeårer. Hjertesvikt og respiratorisk muskelsvikt er alvorlige, livstruende komplikasjoner.
Drumstick fingre og se glass negler
Såkalte drumstick-fingre med klokkeglassspiker kan vises på hendene. Dette er avrundede negler med buede negler. De er et resultat av redusert oksygentilførsel.
Lungeemfysem og fatbryst
Etter hvert som KOL utvikler seg, ødelegges lungevev og en overoppblåst lunge utvikles (lungeemfysem). Ofte kommer dette til uttrykk med et fatkiste. Brystkassen er fatformet og de fremre ribbeina er nesten horisontale. Tønnekisten er et av de typiske symptomene på emfysem.
KOLS Symptomer: Pink Puffer og Blue Bloater
I henhold til KOL -pasientens ytre utseende kan det skilles mellom to typer: den "rosa bufferen" og den "blå oppblåstheten". Dette er to kliniske ekstremer, i virkeligheten forekommer det for det meste blandede former:
|
Type |
Utseende |
|
Rosa buffer |
Lungeemfysem er i forgrunnen når det gjelder den "rosa pipen". De for oppblåste lungene fører til konstant kortpustethet, som overbelaster hjelpemusklene. Den berørte bruker derfor mye energi. Den typiske “rosa bufferen” er derfor undervektig. Noen ganger oppstår tørr hoste. Oksygenivået i blodet reduseres ikke fordi nok karbondioksid pustes ut. Den viktigste dødsårsaken er svikt i pusten. |
|
Blå oppblåst |
Den "blå hosten" (også kjent som "bronkittypen") lider hovedsakelig av hoste og sputum, KOLS er i forgrunnen. Han er vanligvis overvektig og cyanotisk, så leppene og neglene er misfarget blåaktig på grunn av oksygenmangel. Likevel er kortpustetheten bare litt uttalt. Den "blå oppblåstheten" har økt risiko for høyre hjertesvikt. |
KOLS symptomer på en forverring
I løpet av KOLS kan symptomene på KOL forverres igjen og igjen - kalt en forverring. Forverringene kan deles inn i tre alvorlighetsgrader: mild, moderat og alvorlig. KOL -symptomene går utover den normale daglige svingningen og varer vanligvis lenger enn 24 timer.
For eksempel er virus- og bakterieinfeksjoner, luftforurensning (smog), fuktig og kaldt vær, ulykker med skader på brystet og medisiner som påvirker pusten negativt ansvarlig for en akutt forverring av KOL -symptomer.
Tegn på forverring av KOL -symptomer inkluderer:
- Økning i andpustenhet
- Økning i hoste
- Økning i sputum
- Endring i fargen på sputum (gulgrønn sputum er et tegn på en bakteriell infeksjon)
- generell ubehag med tretthet og muligens feber
- Tetthet i brystet
Tegn på en alvorlig forverring er:
- Kortpustethet i hvile
- redusert oksygenmetning i lungene (sentral cyanose)
- Bruk av hjelpemuskulaturen
- Vannretensjon i bena (ødem)
- Bevissthetens skyer opp til koma
Symptomene på KOL er mer uttalt om høsten og vinteren. Hver akutt forverring betyr en potensiell livsfare for den det gjelder, siden lungene kan svikte i løpet av kort tid med økende oksygenmangel og utmattelse i luftveismuskulaturen! De som er rammet av akutt forverring av KOL -symptomer, bør derfor snarest undersøkes av lege - de trenger mer intensiv behandling.
KOLS -stadier
På slutten av 2011 ble en ny klassifisering av KOL presentert av GOLD (Global Initiative for Chronic Obstructive Lung Disease). Tidligere var det bare nedsatt lungefunksjon og symptomene som var avgjørende for GOLD-KOLS-stadiene.
GOLD -klassifiseringen fra 2011 tok også hensyn til hyppigheten av en plutselig forverring av KOLS (forverringsfrekvens) og resultatet av pasientspørreskjemaer ved klassifisering av stadiene.
I 2017 reviderte GOLD endelig anbefalingene igjen. Selv om de samme parametrene fortsatt tas i betraktning, er KOLS -stadiene nå mer fint delt.
KOLS -stadier: klassifisering frem til 2011
Det er totalt fire stadier av KOLS. Klassifiseringen er basert på lungefunksjonen, som måles ved hjelp av spirometeret. Ett-sekunders kapasitet (FEV1) bestemmes. Dette er det største mulige lungevolumet som kan pustes ut i løpet av et sekund.
|
Alvorlighetsgrad |
Symptomer |
Ett sekund kapasitet (FEV1) |
|
KOLS 0 |
kroniske symptomer: |
merkbar |
|
KOLS 1 |
med eller uten kroniske symptomer: |
iøynefallende (ikke mindre enn 80 prosent |
|
KOLS 2 |
med eller uten kroniske symptomer: |
begrenset |
|
KOLS 3 |
med eller uten kroniske symptomer: |
begrenset |
|
KOLS 4 |
kronisk utilstrekkelig oksygentilførsel |
svært begrenset |
KOLS 1
Hvis kapasiteten på ett sekund er under 80 prosent av normalverdien, snakker man om mild KOLS, dvs. KOLS-grad I. Typiske symptomer er for det meste kronisk hoste med økt slimproduksjon. Imidlertid er det også mulig at begge symptomene ikke vises. Pustevansker blir vanligvis ikke lagt merke til ennå. Ofte vet de berørte ikke engang at de har KOLS.
KOLS 2
KOLS grad II er moderat KOLS. Pustevansker kan oppstå under intens fysisk anstrengelse. Symptomene er vanligvis mer uttalt, men de kan også være helt fraværende. Ett-sekunders kapasitet er mellom 50 og 80 prosent av normalen. Pasienter som ikke utfører fysisk aktivitet, merker kanskje ikke engang forverringen av sykdommen.
KOLS 3
På dette stadiet av KOL er KOL allerede alvorlig, og mange alveoler er ikke lenger funksjonelle. Ett sekunders kapasitet hos pasienter med KOLS grad III er mellom 30 og 50 prosent av normalverdien. Symptomene på hoste og sputum er mer merkbare, og selv med liten anstrengelse blir de berørte andpusten. Men det er også pasienter som ikke har hoste eller sputum.
KOLS 4
Hvis kapasiteten på ett sekund er under 30 prosent av normalverdien, er sykdommen allerede godt avansert. Pasienten er i sluttfasen av KOLS, dvs. KOLS grad IV. Oksygeninnholdet i blodet er veldig lavt, og derfor lider pasientene av kortpustethet selv i hvile. Som et tegn på slutten av KOLS -stadiet kan det allerede ha utviklet seg skader på høyre hjerte (cor pulmonale).
KOLS -stadier: klassifisering fra 2011
Klassifiseringen av KOLS GOLD-stadier fra 2011 var fortsatt basert på lungefunksjon, målt ved hjelp av ett sekunders kapasitet. I tillegg tok GOLD nå også hensyn til hyppigheten av forverringer og symptomer registrert ved hjelp av et spørreskjema (KOL -vurderingstest), for eksempel kortpustethet eller begrenset treningskapasitet. I følge de nye funnene var det fire pasientgrupper: A, B, C og D.
Den målte kapasiteten på ett sekund bestemte i utgangspunktet grovt om en pasient ble tildelt gruppe A / B (med KOL 1 eller 2) eller C / D (med KOL 3 eller 4). Alvorligheten av symptomene og antall forverringer avgjorde deretter endelig om det var stadium A eller B eller C eller D.
Eksempel: En pasient med ett sekunders kapasitet mellom 50 og 80 prosent av normalverdien vil tilsvare et KOLS-trinn GOLD 2 og vil derfor bli tildelt gruppe A eller B. Hvis han hadde alvorlige symptomer i forbindelse med KOLS, ville han blitt tildelt gruppe B, med bare små symptomer på gruppe A. Det samme gjelder for grupper C og D for kapasitet på ett sekund på mindre enn 50 prosent (GOLD 3 og 4 ).
KOLS -stadier: KOL -vurderingstest
COPD Assessment Test (CAT) er et spørreskjema som hjelper deg og legen din til å vurdere påvirkning av KOL på livskvaliteten din. Testen tar bare noen få minutter og består av åtte spørsmål, for eksempel om du hoster, har slim eller er begrenset i hjemmet ditt. I hvilken grad de enkelte punktene gjelder er angitt med poeng mellom null og fem. Totalt sett kan et totalt antall poeng mellom 0 og 40 oppnås. For iscenesettelse av KOLS, avhenger det av om pasienten får mer eller mindre enn ti poeng.
Bestemmelse av KOLS -stadiene siden 2017
Siden 2017 har GOLD delt KOLS -stadiene enda mer presist. I motsetning til 2011-klassifiseringen er kapasiteten på ett sekund (fortsatt som GOLD trinn 1 til 4) nå spesifisert separat og i tillegg til gruppe A til D. Dette gir en mer presis klassifisering og dermed en bedre tilpasset behandling.
Eksempel: I henhold til 2011-klassifiseringen tilhørte en pasient med en sekunds kapasitet på mindre enn 50 prosent automatisk til gruppe C eller D, men dette er ikke nødvendigvis tilfelle i henhold til den nye klassifiseringen. Hvis han bare har mindre klager og høyst én forverring per år, kan han til og med tilhøre gruppe A. Kapaciteten på ett sekund spiller imidlertid fortsatt en viktig rolle og er også spesifisert. Med en ett-sekunders kapasitet på 40 prosent av normalverdien (gull 3), ville pasientprøven tilsvare et KOLS-trinn GOLD 3A i henhold til den nye klassifiseringen.
Som det har vært tilfelle siden 2011, bestemmer legen alvorlighetsgraden av symptomene ved hjelp av CAT -spørreskjemaet.
De nye KOLS -stadiene er designet for å sikre at hver pasient får den optimale behandlingen for dem.
|
Iscenesettelse i henhold til FEV1 |
& |
Tildeling til grupper i henhold til klager og forverringer | ||
|
1 2 3 4 |
EN. |
B. |
≤1 eks./ År | |
|
C. |
D. |
≥ 2 eks. / År | ||
|
KATT <10 |
KATT ≥ 10 | |||
FEV1 = ett sekunders kapasitet i lungefunksjonstesten
CAT = KOL -vurderingstest (resultat i spørreskjemaet om symptomene)
KOLS: undersøkelser og diagnose
Hvis du mistenker KOLS, vil familielegen din vanligvis først henvise deg til en lungelege. Om du faktisk lider av lungesykdommen KOLS eller en annen sykdom, kan du finne ut med spesielle undersøkelser. Fremfor alt er differensiering mellom KOL og astma veldig viktig fordi symptomene er veldig like.
KOL -diagnose: første undersøkelser
Legen vil først spørre deg om din medisinske historie (anamnese). Det kan gi første indikasjoner på eksisterende KOLS. Mulige spørsmål fra legen er:
- Siden når og hvor ofte har du hostet?
- Hoster du opp mer slim, muligens spesielt om morgenen? Hvilken farge er slimet?
- Gir stress som å gå i trapper pustebesvær? Har dette allerede skjedd i fred?
- Røyker du eller har du røyket? I så fall, hvor lenge og hvor mange sigaretter om dagen?
- Hva jobber du med? Er du utsatt for miljøgifter på arbeidsplassen?
- Har ytelsen din redusert?
- Har du gått ned i vekt?
- Lider du av andre sykdommer?
- Har du symptomer som vannretensjon (ødem) på beina?
Dette etterfølges av en fysisk undersøkelse: Hvis det er KOLS, hører legen visse pustelyder som piping når han puster ut mens han lytter til lungene med et stetoskop. Ofte kan en svekket pustelyd høres, som også av medisinsk fagpersonell omtales som "stille lunge". Dette skjer når lungene er for oppblåste (lungeemfysem) fordi pasienten da ikke lenger kan puste ut tidevannsvolumet. Fuktige raslende lyder kan høres når lungene er overbelastet. Når lungene tappes, hvis lungene er for oppblåste, oppstår en hul (hypersonisk) bankelyd.
I tillegg ser legen etter tegn på redusert oksygentilførsel (for eksempel blå lepper eller fingre = cyanose) og hjertesvikt (for eksempel vannretensjon i ankelen).
Hva er forskjellen mellom KOL og astma?
KOLS og astma er ikke lett å skille fra hverandre. Astma er en kronisk inflammatorisk sykdom i luftveiene forårsaket av overfølsomhet eller allergi. En viss utløser fører da til innsnevring av luftveiene, som manifesterer seg som kortpustethet. De innsnevrede luftveiene kan trekke seg tilbake spontant eller gjennom behandling. Astma er vanligvis merkbar i barndommen eller tidlig voksen alder.
Ved KOLS, derimot, utvikler sykdommen seg lumsk; det er heller ikke allergi. I motsetning til astma kan denne innsnevringen av luftveiene bare delvis, men ikke fullstendig, forbedres ved medisinering.
KOL-diagnose: apparatbaserte undersøkelser
Ulike apparatbaserte undersøkelsesmetoder brukes for en KOL-test. Lungefunksjonstester (LuFu for kort) som spirometri, helkroppspletysmografi og blodgassanalyse gjøres for å se hvor godt lungene fungerer. Lungefunksjonstester brukes hovedsakelig for å diagnostisere KOLS og for å vurdere sykdomsforløpet og behandlingen.
Med spirometri puster pasienten gjennom munnstykket på spirometeret, som måler tidevannsvolumet. Den vitale kapasiteten og ett sekunders luft måles, dette er parametere for lungefunksjonen. Ett-sekunders kapasitet (FEV1) er det største mulige lungevolumet som kan presses ut innen ett sekund. Den vitale kapasiteten (FVC) er det totale lungevolumet som kan utåndes kraftig etter inhalasjon dypt. Hvis kapasiteten på ett sekund er mindre enn 70 prosent av normal, er KOL tilstede.
Spirometri som en lungefunksjonstest
Ved full kroppspletysmografi sitter pasienten i en lukket hytte og puster gjennom et rør av spirometeret. Pustebestandigheten og lungekapasiteten bestemmes. Med pletysmografi i hele kroppen kan KOL skille seg fra andre sykdommer som astma.
En analyse av blodgassene viser nivået av oksygen i blodet. Alfa-1-antitrypsinmangel er spesielt søkt etter hos pasienter under 45 år med ekstra lungeemfysem. Fagfolk anbefaler å gjøre dette en gang i livet for hver KOLS -pasient. Bestemmelsen kan utføres fra en enkelt dråpe blod - på samme måte som en blodsukkermåling. Hvis den avslører den medfødte mangelen, kan diagnosen suppleres med en genetisk test for å oppdage den genetiske endringen (mutasjon) som AAT -mangelen er basert på.
Noen lunge- og hjertesykdommer forårsaker symptomer som ligner KOLS. En røntgenundersøkelse, computertomografi (CT) og EKG kan derfor utføres for å bekrefte diagnosen. Røntgen og CT kan for eksempel oppdage lungebetennelse, lungestopp, pneumotoraks og svulster. EKG gir informasjon om hjertefunksjonen. Det kan være indikasjoner på økt lungetrykk (pulmonal hypertensjon) og dermed en høyre hjertestamme.
KOLS: terapi
KOL-terapi er en langsiktig terapi. Det avhenger av alvorlighetsgraden av sykdommen. Totalt sett inkluderer KOL-terapi medikamentelle og ikke-medikamentelle tiltak og har følgende mål:
- Økt fysisk motstandskraft
- Symptomlindring
- Forebygging av akutt forverring (forverring)
- Forbedring av helsetilstanden og livskvaliteten til den berørte personen
- Unngå komplikasjoner
KOL -terapi
De fleste KOLS -pasientene er røykere. Den viktigste komponenten i KOL -behandling er ikke bruk av nikotin.
Du bør nærme deg røykeslutt med medisiner og psykososial støtte. Du kan få ytterligere motivasjon ved å se på effekten av KOLS på røyking:
Ifølge en vitenskapelig studie stabiliserer lungefunksjonen til KOL -pasienter når de slutter å røyke sammenlignet med pasienter som fortsetter å røyke. Det første året økte lungefunksjonen til de tidligere røykerne til og med igjen. Hosten og sputumet ble bedre. Spesielt unge røykere tjente på å slutte å røyke. Pasienter som sluttet å røyke hadde også en lavere dødelighet.
Imidlertid skjer disse positive endringene bare hvis du helt gir avkall på nikotin. For at KOL -terapi skal være effektivt, er det ikke nok å bare røyke mindre enn før.
KOL -terapi: trening
Som en del av KOL -terapi anbefales pasienter å delta i KOLS -opplæring hvis det er mulig. Der lærer de alt om sykdommen, dens selvkontroll så vel som riktig innåndingsteknikk og riktig pust, for eksempel pust med lukkede lepper (leppebremse). Ved KOL-trening lærer pasientene også å gjenkjenne og behandle en akutt forverring (forverring ) i god tid. Det er til og med bevist at pasientopplæring hos mennesker med mild og moderat KOL forbedrer livskvaliteten og reduserer antall forverringer og dermed antall sykehusopphold per år. Slike opplæringskurs er derfor viktige elementer i KOLS -terapi og tilbys av mange helseforsikringsselskaper.
KOL -terapi: medisinering
Ulike grupper av aktive ingredienser brukes som KOLS -medisiner. De kan lindre symptomer og forsinke utviklingen av sykdommen gjennom forskjellige mekanismer.
KOL -terapi: bronkodilatatorer
Bronkodilatatorer er bronkodilaterende legemidler som er veldig ofte brukt i KOL -terapi. De reduserer kortpustethet under anstrengelse, reduserer antall eksacerbasjoner, hjelper mot betennelse og får slimhinnen til å hovne opp.
Leger skiller mellom kortvirkende og langtidsvirkende bronkodilatatorer. Langtidsvirkende bronkodilatatorer er bedre enn kortvirkende bronkodilatatorer i KOL-terapi, de er mer effektive og enklere å bruke. De trenger bare å tas en eller to ganger om dagen og er derfor godt egnet for vanlige behov.
Bronkodilatatorer inkluderer antikolinergika, beta-2 sympatomimetika og teofyllin.
Antikolinergika: Den mest kjente representanten er det kortvirkende ipratropium. Det utvider bronkiene, reduserer slimproduksjon, forbedrer pusten og dermed fysisk ytelse. Den fulle effekten oppstår etter 20 til 30 minutter.
Det langtidsvirkende antikolinerge tiotropiumbromidet varer i 24 timer. Den aktive ingrediensen tas derfor bare en gang daglig. Det reduserer lungehyperinflasjon, kortpustethet, forverring og sykehusopphold. Andre langtidsvirkende antikolinergika er aclidiniumbromid og glykopyrroniumbromid.
Beta-2 sympatomimetika: Kortvirkende beta-2 sympatomimetika brukes ved akutt respiratorisk lidelse. De fungerer nesten umiddelbart. Stoffene som brukes kalles fenoterol, salbutamol og terbutalin.
Langtidsvirkende beta-2-sympatomimetika som salmeterol og formoterol virker i rundt tolv timer, indakaterol til og med rundt 24 timer. De aktive ingrediensene hjelper mot kortpustethet både om dagen og om natten. De forbedrer også lungefunksjonen, reduserer hyperinflasjon i lungene og reduserer antall forverringer. Dette forbedrer livskvaliteten for KOLS -pasienter. Hjertearytmier kan oppstå som bivirkninger.
Teofyllin: Denne aktive ingrediensen utvider bronkiene på lang sikt. Det brukes bare i KOL-behandling når en vanlig legemiddelkombinasjon som antikolinergika pluss beta-2-sympatomimetika ikke er tilstrekkelig. Problemet med å ta det er at nivået av den aktive ingrediensen kan svinge, noe som øker risikoen for bivirkninger sterkt. Leger må derfor ofte kontrollere mengden av teofyllin aktiv substans i blodet (blodnivå). På grunn av nevnte risiko er teofyllin kontroversielt og mer et reservemedisin. Det skal bare brukes som et tredje valg i KOL -terapi.
Kombinasjoner av bronkodilatatorer: Hvis de nevnte aktive ingrediensene ikke virker tilstrekkelig når de brukes hver for seg, kan de inhalerbare saktevirkende bronkodilatatorene (for eksempel tiotropium) og beta-2-sympatomimetika kombineres. Dette øker bronkodilaterende effekt. Dette kan også være nyttig hvis for eksempel beta-2-sympatomimetika har overdrevne bivirkninger som hjertebank og tremor. Når den kombineres med et antikolinerge middel, kan dosen reduseres. Dette reduserer risikoen for bivirkninger.
KOL -terapi: kortison
I tillegg til bronkodilatatorer er kortison (for innånding) også en av de aktive ingrediensene som ofte brukes i KOL -terapi. Ved langtidsbehandling forhindrer det betennelse i luftveiene og kan dermed forhindre akutte forverringer (forverringer). Kortison brukes spesielt hos pasienter som lider av astma i tillegg til KOL.
Bruk av inhalert kortison vurderes når sekundskapasiteten er mindre enn 50 prosent av normalen og når ytterligere steroider og / eller antibiotika brukes under eksacerbasjoner. Risikoen for bivirkninger er lav med denne formen for bruk.
Kortison i tablettform anbefales ikke for langvarig KOL-behandling.
KOL -terapi: mukolytikk
Slemløsende legemidler (slimløsende / mucolytika) anbefales generelt ikke for KOL -behandling. De brukes bare ved massiv slimoppbygging og akutte infeksjoner. I dette tilfellet er regelmessig innånding med saltoppløsninger også nyttig. Bakterielle infeksjoner må vanligvis også behandles med antibiotika.
KOLS -pasienter bør også sørge for at de drikker nok - men ikke for mye! Dette kan nemlig legge ytterligere belastning på lungene og favorisere avsporing av et kronisk lunge foran.
KOLS -terapi: inhalasjonssystemer
Ulike inhalasjonssystemer er tilgjengelige for KOL -terapi. I tillegg til doserte aerosoler og pulverinhalatorer, brukes også forstøver.
Inhalering av et stoff har den fordelen at den aktive ingrediensen lett kan nå de syke lungene. Som et resultat kan pasienten puste lettere fordi de aktive ingrediensene slapper av de glatte musklene i bronkiene og dermed reduserer muskeltonen i bronkiene. Lungene er da mindre oppblåste. Typiske KOL -symptomer som kortpustethet, hoste og sputum lindres.
KOL -terapi avhengig av sykdomsstadiet
Retningslinjen til German Respiratory League anbefaler at KOL -terapi gradvis bør tilpasses, avhengig av sykdomsstadiet. Fra trinn til trinn må det også brukes mer KOL -medisinering.
Først starter du med kortvirkende bronkodilatatorer, som bare brukes når det er nødvendig. Hvis symptomene øker, supplerer langtidsvirkende bronkodialatorer behandlingen. Leger foreskriver bare inhalert kortison når KOLS utvikler seg og symptomene øker betydelig. I utgangspunktet prøver man å unngå kortisonpreparater så lenge som mulig. Langsiktig oksygenbehandling er vanligvis nødvendig i sluttfasen av sykdommen. Kirurgisk inngrep (emfysemkirurgi) kan også vurderes.
KOL -terapi: vaksinasjoner
Siden mennesker med KOL ofte lider av infeksjoner, anbefales vaksinasjoner mot influensa og pneumokokker - uavhengig av alvorlighetsgraden av sykdommen. Vaksinasjon har vist seg å redusere dødeligheten og bør alltid vurderes.
KOL -terapi: eksacerbasjoner
Avhengig av alvorlighetsgraden av forverringen og nedsatt pasient, utføres KOLS -behandling poliklinisk eller poliklinisk.
I noen tilfeller er det nok hvis legemiddeldosen økes. Hvis symptomene som hoste, kortpustethet og sputum øker uansett, må du snakke med legen din. Andre advarselsskilt er feber og gulgrønt sputum. De er indikatorer på en infeksjon som bør behandles med antibiotika. Hvis det ikke er noen forbedring, er poliklinisk KOL -behandling nødvendig.
Pasienter med alvorlig forverring (alvorlig kortpustethet, FEV1 <30 prosent, rask forverring, alderdom) må generelt behandles som innlagte pasienter på en klinikk.
KOLS -terapi: rehabilitering
KOLS -pasienter opplever økende andpustenhet når de anstrenges. Det er derfor de fleste beveger seg mindre og mindre. Konsekvensene: Musklene brytes ned, lastekapasiteten reduseres, og de som blir rammet blir stadig mer inaktive og til slutt mer immobile. I tillegg reduserer fysisk tilbakeholdenhet livskvaliteten og sosiale kontakter unngås. Dette kan forårsake depresjon og som et resultat av ytterligere forverring av pusten.
Målrettet fysisk trening er derfor veldig viktig ved KOLS. Det kan forhindre nedbrytning av muskler og spenst. Det finnes ulike rehabiliteringsprogrammer for KOL -terapi, for eksempel lungetrening eller pust og fysioterapi.
KOLS -terapi: trening
Fysisk trening øker livskvaliteten og pasientens motstandskraft. I tillegg reduseres antall eksacerbasjoner. Fysisk trening som utholdenhet og styrketrening bør derfor være en integrert del av langvarig KOL-terapi. Treningsprogrammer på fire til ti uker, hvor pasientene gjennomfører tre til fem treningsenheter per uke under tilsyn, viser spesielt positive effekter. I en lungesportgruppe kan du for eksempel lære spesifikke øvelser som styrker luftveismuskulaturen og dermed gjør pusten lettere.
KOLS -terapi: respiratorisk og fysioterapi
Her lærer KOL -pasienter hvordan man kan gjøre det lettere å puste lettere i ro og under stress med spesielle pusteteknikker og visse holdninger. Du vil lære hvordan brystet blir mer fleksibelt og fast slim kan hostes bedre opp. Dette forbedrer ventilasjonen av lungene. Samtidig forhindrer optimal pust luftveisinfeksjoner som KOL -pasienter ofte lider av. De avslappede magemusklene er også systematisk trent. Korrekt pusteoppførsel er viktig fordi den fjerner frykten for andpustenhet, øker selvtilliten og øker ytelsen.
Kjente kroppsposisjoner som letter pusten er det såkalte kuskensetet og leppebremsen.
Kuskens sete: Støtt deg selv med armene på lårene eller på en bordplate slik at hele brystet kan støtte din utpust. Lukk øynene og pust rolig og jevnt. Førersetet reduserer økt luftveismotstand og støtter funksjonen til hjelpemuskulaturen. I tillegg blir brystet i denne stillingen avlastet fra vekten av skulderbeltet.
Leppebrems: Pust ut så sakte som mulig mot trykket fra de løst lukkede leppene. Kinnene puster litt ut. Med denne teknikken reduseres luftstrømmen og bronkiene forblir åpne. Leppebremsen øker trykket i lungene og forhindrer at luftveiene kollapser når du puster ut.
KOL-terapi: langsiktig oksygenbehandling
I de avanserte stadiene av KOLS er oksygentilførselen fra de skadede lungene ikke lenger tilstrekkelig. Pasienten lider derfor av konstant kortpustethet. Langsiktig oksygenbehandling er da nyttig; Pasienten mottar oksygenflasker som han inhalerer oksygen fra gjennom et nasogastrisk rør. På denne måten stabiliseres oksygenkonsentrasjonen i blodet og pustebesværet reduseres. Hvis langvarig oksygenbehandling brukes i 16 til 24 timer i døgnet, forbedres prognosen hos pasienter med kronisk dyspné.
KOLS -terapi: Kosthold og vekt
Vei deg selv regelmessig for å kontrollere at vekten din er stabil. Mange KOL -pasienter viser uønsket vekttap. Dette kan være et tegn på et ugunstig sykdomsforløp. Noen ganger er målrettet ernæringsterapi da nødvendig for å legge på meg noen kilo igjen. Hvis andpusten er grunnen til at noen spiser for lite, anbefales mindre og hyppigere måltider.
På den annen side kan det også føre til plutselig vektøkning. Det er vanligvis en indikasjon på hjertesvikt (mer presist: høyre hjertesvikt).Hjerteytelsen er da ikke lenger tilstrekkelig til å sikre normal blodsirkulasjon. Blodet bygger seg opp og får vann til å passere fra karene inn i vevet og lagres der (ødem). Dette kan for eksempel skje med anklene. Berørte pasienter bør begrense kaloriinntaket til 1200 til 1500 kilokalorier per dag for å gå ned i vekt.
KOLS -terapi: Aids
Med avansert KOL kan mange pasienter ikke lenger takle hverdagen uten hjelp utenfra. I noen tilfeller kan uavhengigheten opprettholdes gjennom hjelpemidler. Disse inkluderer for eksempel utvidelser for skohorn og børster samt mobile ganghjelpemidler (rullatorer).
KOL -terapi: kirurgi
Kirurgi vurderes hos pasienter med avansert KOL som i økende grad lider av hyperinflasjon og som ikke blir hjulpet av medisiner eller rehabilitering. Det er forskjellige kirurgiske metoder som kan brukes i KOLS -terapi:
Bullektomi
Under en bullektomi fjernes ikke-funksjonelle lungeblærer. De ballonglignende forstørrede bronkiene (bullae) deltar ikke lenger i gassutveksling og skyver vekk sunt nabo lungevev. Hvis bullae opptar mer enn en tredjedel av en lunge, kan fjerning av dem forbedre lungefunksjonen og lindre andpustenhet.
Før en bullektomi, utføres en bronkoskopi, en serie lungefunksjonstester og datatomografi av lungene.
Lungevolumreduksjon
Ved lungevolumreduksjon settes såkalte lungeventiler endoskopisk inn i luftveiene i de oppblåste lungeseksjonene. Disse ventilene stenger når du puster inn og åpner når du puster ut. Dette lar luft strømme inn i de oppblåste områdene og gammel luft kan slippe ut igjen. Dette sies å redusere overinflasjon av lunge, lindre kortpustethet og forbedre lungefunksjonen.
Lungevolumreduksjonen er bare mulig med en spesiell form for emfysem (heterogen form). På grunnlag av foreløpige undersøkelser blir det avgjort om denne formen for KOL -terapi er egnet i enkeltsaker eller ikke.
Lungetransplantasjon
KOLS er den vanligste årsaken til en lungetransplantasjon. I gjennomsnitt gjennomgår 60 KOLS -pasienter hvert år en lungetransplantasjon. Dette operative målet for KOL -terapi kan forlenge livet og forbedre livskvaliteten.
En lungetransplantasjon kommer i tvil når alle andre KOL-behandlingstiltak (langvarig oksygenbehandling, hjemmeventilasjon, etc.) er oppbrukt og levetiden til pasienten er betydelig begrenset, ifølge ekspertene. De berørte må i gjennomsnitt vente rundt to år på en ny lunge.
Opptakskriterier som skal plasseres på venteliste for en lungetransplantasjon er for eksempel:
- avholdenhet fra tobakksrøyking i minst seks måneder
- Ett sekund kapasitet under 25 prosent av normalen
- Pulmonal hypertensjon
- Globalt respirasjonssvikt (nedsatt gassutveksling i lungene, noe som reduserer oksygenpartialtrykket i blodet og øker karbondioksidpartialtrykket i blodet)
Ekskluderingskriterier er for høy risiko for komplikasjoner fra en lungetransplantasjon. Slik er det med:
- veldig overvektig (BMI over 30 kg / m²)
- Koronar hjertesykdom (CHD)
- Nyresvikt
- Skrumplever
- Alder over 60 år (unntaksvis 65 år)
KOLS: sykdomsforløp og prognose
Prognosen for KOL avhenger av om du kan bremse utviklingen av lungesykdommen. Den viktigste komponenten er å slutte å røyke. Hos KOLS -pasienter har dette en positiv effekt på symptomer, sykdomsforløpet og forventet levetid.
Ikke-obstruktiv bronkitt kan ofte fortsatt kureres hvis du slutter å røyke eller unngår eksponering for skadelige stoffer. Røykerens lunge forbedres bare noen få timer etter den siste sigaretten. Fornyelsen av lungene er allerede synlig etter to uker: blodsirkulasjonen er forbedret og lungekapasiteten har økt.
Med en KOL -lunge, derimot, er det vanligvis for sent og tapt lungevev kan ikke gjenopprettes. I slike tilfeller kan imidlertid effektiv medikamentell behandling redusere symptomene betydelig. Hvis en vellykket lungetransplantasjon er vellykket, kan KOL kureres. Imidlertid må den berørte personen ta medisiner som undertrykker kroppens immunsystem for livet. Ellers vil den nye lungen bli avvist.
KOLS: forebygging
For å forhindre utvikling av KOL, bør du først og fremst slutte å røyke. Rundt 90 prosent av alle KOLS -pasienter har røyket lenge eller fortsatt gjør det.
Følgende tips gjelder også:
- På fritiden så vel som på jobben må du passe på at du ikke utsettes for skadelige påvirkninger som støvete, kald eller forurenset luft mer enn nødvendig. Dette inkluderer også å unngå rom som er forurenset av tobakkrøyk.
- Bli vaksinert mot influensa og pneumokokker.
Hvis du allerede har KOL, vil følgende tiltak hjelpe for å unngå en KOLS -forverring (akutt forverring):
- Hvis du fortsatt røyker, gi opp. Dette reduserer risikoen for forverring betydelig.
- Delta i et pasientopplæringskurs. Der vil du lære å håndtere sykdommen KOLS, og du vil lære å justere medisindosen din ved akutt forverring. Dette kan redusere antall sykehusopphold.
- Trene regelmessig.
- Bli vaksinert mot influensa og pneumokokker.
- Gjør pusteøvelser (som vognens sete). Det forbedrer pusteteknikken, ventilasjon av lungene og dermed oksygentilførselen. Samtidig forhindrer optimal pust luftveisinfeksjoner som KOL -pasienter lider av.
- Ta på ryggen (tappemassasje). Dette fremmer hoste opp slimet i røykernes lunger.
- Ikke bo i røykfylte rom. Unngå steder som er sterkt forurenset med støv (røyk).
- Kontakt bedriftslegen hvis det er høy forurensning på arbeidsplassen. La deg behandle umiddelbart!
- Se på dietten og vekten din. Hvert kilo overbelaster belastningen på kroppen. Omvendt forverrer også undervekt prognosen. I tillegg støtter et sunt kosthold immunsystemet.
- Støtt også immunsystemet ditt ved å unngå skadelige faktorer som stress.
- Drikk nok vann og pust inn med saltvann regelmessig. Dette vil hjelpe hoste opp slim.
Med disse tiltakene kan du påvirke forløpet av KOL og livskvaliteten din positivt.
KOLS: forventet levetid
Forventet levetid hos KOL -pasienter avhenger blant annet av hvor mye luftveiene er innsnevret. Generelt, jo tettere innsnevring, jo verre prognose.
I tillegg er det en rekke faktorer som påvirker pasientens forventede levetid. For eksempel spiller nikotinkonsum, alder og mulige samtidige sykdommer en rolle.
Du kan lese alt du trenger å vite om forventet levetid for KOLS -pasienter i artikkelen KOLS - Forventet levetid.
Tags.: forebygging laboratorieverdier boktips