Diafragmatisk brokk
Florian Tiefenböck studerte humanmedisin ved LMU München. Han begynte i som student i mars 2014 og har støttet redaksjonen med medisinske artikler siden. Etter å ha mottatt sin medisinske lisens og praktiske arbeid innen indremedisin ved Universitetssykehuset Augsburg, har han vært et fast medlem av -teamet siden desember 2019 og blant annet sikrer den medisinske kvaliteten på -verktøyene.
Flere innlegg av Florian Tiefenböck Alt -innhold kontrolleres av medisinske journalister.Diafragmatisk brokk (medisinsk: hiatal brokk) oppstår når det er en defekt eller svakhet i membranen. Som et resultat kan deler av magen eller mageinnholdet i forskjellige størrelser passere inn i brysthulen. En diafragmatisk brokk trenger vanligvis bare å opereres hvis det er klager. Finn ut alt du trenger å vite om diafragmatisk brokk her.
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. K44

Diafragmatisk brokk: beskrivelse
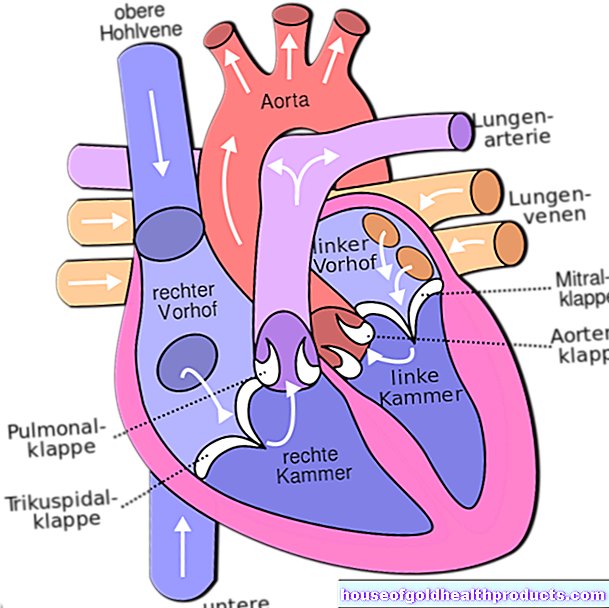
I tilfelle av en diafragmatisk brokk, medisinsk kjent som en hiatal brokk, skifter deler av mageorganene gjennom en åpning i diafragma inn i brystet (thorax). Den kuppelformede membranen består av muskel- og senvev. Det skiller thorax fra bukhulen. Det regnes også som den viktigste respiratoriske muskelen. Den har tre store åpninger: Foran ryggraden er den såkalte aortasplitten, gjennom hvilken hovedpulsåren (aorta) og et stort lymfekar passerer. Hovedåren går bak magen og organene. Inferior vena cava går gjennom den andre større åpningen - den er godt festet til det omkringliggende senvevet i membranen.
Spiserøret passerer gjennom det tredje store hullet, esophageal hiatus, der den slutter seg til magen like under membranen. Spiserøret åpner en direkte forbindelse mellom brystet og magen. Siden muskelvevet er relativt løst på dette tidspunktet, kan det spesielt oppstå en diafragmatisk brokk her.
Hiatal brokk er delt inn i henhold til opprinnelsen og plasseringen av delene som stikker ut i brysthulen.
|
Type I brokk |
= aksial hiatal brokk Mageinngangen (cardia), der spiserøret går over i magen, forskyves vertikalt oppover (mer presist langs spiserørets lengdeakse) gjennom åpningen. Den ligger deretter over membranen. Denne diafragmatiske brokk påvirker ofte hele den øvre delen av magen, fundus i magen. |
|
Type II brokk |
= paraøsofageal hiatal brokk En del av magen i forskjellige størrelser passerer ved siden av spiserøret inn i brysthulen. I motsetning til type I brokk, forblir inngangen til magen under membranen. |
|
Type III brokk |
Denne diafragmatiske brokk er en hybrid av type I og II. Den begynner vanligvis med en aksial hiatal brokk. Over tid skifter flere og flere mageseksjoner til sidene av spiserøret inn i brysthulen. Den ekstreme formen for denne hiatal brokk er den såkalte "opp-ned-magen": magen ligger helt i brystet. |
|
Type IV brokk
|
Dette er en veldig stor diafragmatisk brokk der andre mageorganer som milten eller tyktarmen også kommer inn i brysthulen. |
Ekstrahidale diafragmatiske brokk
Det vanlige begrepet diafragmatisk brokk betyr vanligvis forskyvning av organet gjennom spiserøret (hiatus oesophageus), og derfor er det også kjent som et hiatal brokk. I tillegg er det også diafragmatiske brokk der organer i bukhulen passerer gjennom andre åpninger i mellomgulvet. Disse er oppsummert under begrepet ekstraiatal (dvs. utenfor esophageal -spalten) diafragmatiske brokk. For eksempel er det et hull (Morgagni) ved koblingspunktet til brystbenet, gjennom hvilket tarmløkker fortrinnsvis forskyves (Morgagni brokk, parasternal brokk). Og et trekantet gap på baksiden av muskelmembranen (Bochdalek -gapet) kan også forårsake brokk.
Frekvens
Den diafragmatiske brokk gjennom spiserøret er langt den vanligste formen. Aksial brokk finnes i omtrent 90 prosent av disse tilfellene. Derimot forekommer brudd på siden av spiserøret, para -øsofagusbrokkene svært sjelden alene. De finnes vanligvis i blandede former (type III brokk). Diafragmatiske brokk er mer vanlig hos eldre mennesker. Hvis brokk oppstår på grunn av feil utviklet membran, så er det den medfødte formen. Leger finner en diafragmatisk defekt hos rundt to til fem av 10.000 fødsler. De fleste finner du til venstre (80-90 prosent).
Ifølge føderale helserapporter ble det påvist godt 10.000 diafragmatiske brokk på tyske sykehus i 2012. Kvinner ble rammet omtrent dobbelt så ofte som menn. Medfødte diafragmatiske brokk ble funnet hos 237 nyfødte samme år.
Diafragmatisk brokk: symptomer
Om du har symptomer på en diafragmatisk brokk, avhenger vanligvis av typen og omfanget av den respektive brokk.
Aksial hiatal brokk
Med type I diafragmatisk brokk er det vanligvis ingen symptomer. Pasienter rapporterer ofte halsbrann og smerter bak brystbenet eller i øvre del av magen. Men det er mindre et spørsmål om diafragmatiske brokkklager; snarere skyldes symptomene en medfølgende reflukssykdom. Innholdet i magen, spesielt den sure magesaften, strømmer inn i spiserøret. Normalt forhindrer en lukkemekanisme denne refluksen: Muskler ved inngangen til magen (nedre esophageal sfinkter) strammer og beskytter dermed spiserøret mot magesyre. I tillegg renner spiserøret veldig bratt ned i magen. Dette faktum gjør en tilbakeløp enda vanskeligere.
Den sunne membranen støtter imidlertid denne prosessen, og derfor øker risikoen for refluks ved brudd. Den øvre enden av diafragmatisk brokk kan smalne og skape en såkalt Schatzki-ring. Som et resultat lider pasientene av svelgeforstyrrelser eller steakhouse syndrom: et kjøttstykke blir sittende fast og tetter spiserøret.
I individuelle tilfeller oppstår krampelignende smerter i øvre del av magen som symptomer på en diafragmatisk brokk. Disse oppstår når hernialsekken blir klemt. Hvis åpningen av membranen presser for hardt på den slitte delen av magen, kan mageveggen bli skadet. Leger snakker om Camerons sår.
Paraesophageal hiatal brokk
I begynnelsen av en type II diafragmatisk brokk er det vanligvis ingen symptomer. Etter hvert som sykdommen utvikler seg, synes pasienter det er vanskelig å svelge. Hos noen mennesker renner mageinnholdet tilbake ned i spiserøret. Spesielt etter å ha spist, føler pasienter ofte en økt følelse av trykk i hjerteområdet og sirkulasjonsproblemer. Hvis hernialsekken vrir seg, forstyrres også blodtilførselen, og delene av magen den inneholder kan dø. Leger snakker om fengsling i denne hendelsen, som er livstruende.
Som med den aksiale diafragmatiske brokk, kan vevet i mageveggen bli skadet. De resulterende feilene kan blø ubemerket. Omtrent en tredjedel av alle type II brokk blir derfor bare oppdaget gjennom kronisk anemi. Legene finner de resterende to tredjedelene ved en tilfeldighet, eller de viser seg å ha problemer med å svelge. Hvis en hiatal brokk forårsaker alvorlige symptomer, er hernialsekken vanligvis veldig stor. I ekstreme tilfeller beveger hele magen seg inn i brysthulen.
Flere diafragmatiske brokk
Symptomene på ekstraiatal diafragmatisk brokk er like.Noen pasienter har ingen symptomer overhodet, hos andre er disse diafragmatiske brokkene mer kompliserte. Som med hiatal brokk, kan innholdet i hernialsekken - tarmsløyfer eller andre mageorganer - dø av og frigjøre giftstoffer som er livstruende for kroppen.
Spesiell forsiktighet bør tas med nyfødte. En diafragmatisk brokk er nesten alltid livstruende hos dem. Fordi de overskredne delene av magen fortrenger hjertet og lungene i det fortsatt lille brystet.
Diafragmatisk brokk: årsaker og risikofaktorer
I tilfelle av en diafragmatisk brokk, skilles det mellom den medfødte og den ervervede formen. Sistnevnte har forskjellige årsaker og dimensjoner. Medfødte diafragmatiske brokk, derimot, oppstår vanligvis på grunn av feil utvikling av diafragma.
Utviklingsforstyrrelser i den embryoniske perioden
Membranen utvikler seg i to faser. For det første skiller en vegg av enkelt bindevev brystkassen fra bukhulen. Siden membranen består av to deler (septum transversum og pleuroperitoneal membran), er det i utgangspunktet et gap. Dette lukker raskere til høyre enn til venstre. I den andre fasen vokser muskelfibrene inn. Hvis en lidelse oppstår i løpet av denne tiden (fjerde til tolvte uke av svangerskapet), oppstår en defekt i membranen. Gjennom disse hullene kan deler av magen nå skifte inn i brystet. Siden organskall som peritoneum ennå ikke er dannet i begynnelsen, ligger organene fritt i brysthulen.
Omtrent sytti til åtti prosent av alle paraesophageal hiatal brokk skyldes en medfødt diafragmatisk defekt. Ved utviklingsforstyrrelser i mellomgulvet er det ofte en stor åpning som spiserøret og hovedpulsåren løper gjennom (hiatus communis).
Kroppsposisjon som en risikofaktor
Den aksiale diafragmatiske brokk kalles også en glidende brokk. Innholdet i bukhulen som har slått igjennom kan gli tilbake og komme inn i brysthulen igjen. Så det glir frem og tilbake mellom brystet og magen. Mageseksjonene skifter hovedsakelig når de ligger eller når overkroppen er lavere enn underlivet. Hvis de berørte står oppreist, går de forskjøvne delene tilbake til magen etter tyngdekraften.
Risikofaktor knytter seg
Sannsynligheten for en diafragmatisk brokk øker når magemusklene er anspente. Denne "pressingen" øker trykket i magen. Som et resultat skyves magen, som ligger rett under membranen, oppover gjennom den svake eller defekte membranen. Risikoen øker med tvungen rask utånding, magekramper og avføring.
Risikofaktor er veldig overvektig og graviditet
I likhet med å presse, øker fedme og graviditet også risikoen for en diafragmatisk brokk. En overdreven mengde fettvev i magen (peritonealt fett) øker trykket på organene, spesielt når du ligger. Dette fortrenger dem - spesielt oppover. Under graviditeten er det også det faktum at barnet som vokser i livmoren stadig trenger plass i bukhulen. Organene skyves oppover. Som regel går en slik diafragmatisk brokk tilbake uten problemer etter fødselen.
Alder som risikofaktor
En studie fra 1990 undersøkte en sammenheng mellom alder og forekomsten av en diafragmatisk brokk. Hos mennesker som er eldre enn 70 år, kan diafragmatiske brokk påvises på røntgenstråler i 70 prosent av tilfellene. Eksperter tror at bindevevet i membranen svekkes og spiserøret spres (blander seg ut). I tillegg løsner leddbåndene mellom magesekken og membranen der spiserøret møter magen. Som et resultat slutter spiserøret seg til magen flatere enn normalt. Leger snakker om en kardiofundal feiljustering eller et åpent esophageal-magekryss, noe som øker risikoen for diafragmatisk brokk.
Diafragmatisk brokk: diagnose og undersøkelse
Mange hiatal brokk blir oppdaget ved en tilfeldighet når legen tar røntgen eller kontrollgastroskopi. Vanligvis gjør spesialisten for gastroenterologi innen indremedisin dette, noen ganger også en lungespesialist (lungelege). Noen pasienter lider av halsbrann med diafragmatiske brokk og bør konsultere sin fastlege med slike symptomer.
Sykehistorie (medisinsk historie) og fysisk undersøkelse
Hvis en pasient med diafragmatisk brokkklage oppsøker lege, spør han ham spesifikt om symptomene som oppstår: hvordan klagene kommer til uttrykk, siden når og i hvilke situasjoner de har oppstått og hvordan de kan forverres. I denne sammenhengen er kjente, tidligere diafragmatiske brokk hos pasienten spesielt viktige.
Siden traumatiske hendelser som en operasjon eller en ulykke kan skade membranen, spiller slik informasjon en avgjørende rolle. Hos om lag 30 prosent av pasientene, i tillegg til diafragmatisk brokk, kan gallesteinsykdom (kolelithiasis) og fremspring i tarmveggen (divertikulose) bli funnet. Medisinsk kalles disse tre vanlige sykdommene Saint-Trias. Legen går derfor også inn på den tidligere sykehistorien. Hvis tarmsløyfer forskyves i diafragmatisk brokk, kan legen høre tarmlyder over brystet med stetoskopet.
Videre undersøkelser
For nøyaktig klassifisering og planlegging av en diafragmatisk brokkbehandling, utfører legen ytterligere undersøkelser.
|
metode |
Forklaring |
|
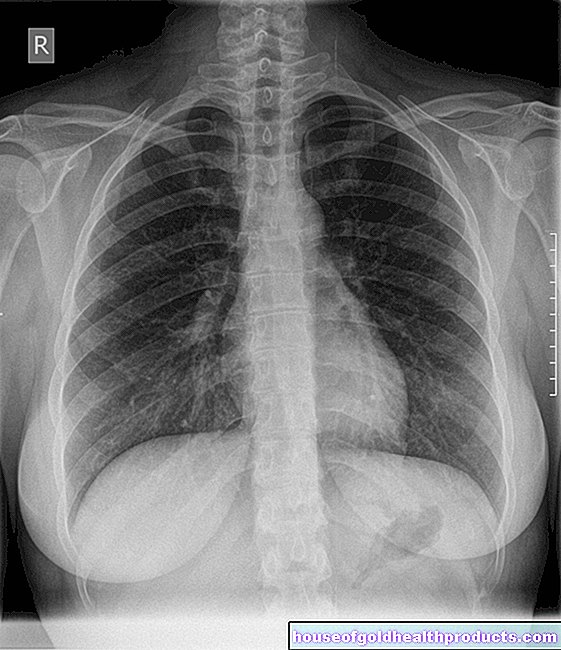
roentgen |
Hvis du har en diafragmatisk brokk på et røntgenbilde av brystet, kan du ofte se en luftboble bak hjertet og over membranen. Dette funnet peker først og fremst på en hiatal brokk type II og III. |
|
Svelg, kontrastmiddel |
Under denne undersøkelsen svelger pasienten en kontrastmasse. En røntgen blir deretter utført. Massen, som stort sett er ugjennomtrengelig for røntgenstråler, er godt synlig og viser mulige innsnevringer som den ikke kan passere. Eller det vises over membranen i brystområdet i området med membranbrokk. |
|
Gastroskopi (Esophagogastro-duodenoscopy, ÖGD) |
Hvis spiserøret, magen og tolvfingertarmen speiles, oppdages noen ganger en diafragmatisk brokk ved en tilfeldighet. Den aksiale hiatal brokk dukker deretter opp som en innsnevring under selve mageinngangen eller den nedre esophageal sfinkteren. Denne metoden kan også brukes til å diagnostisere en betydelig innsnevring, Schatzki -ringen. En paresofageal diafragmatisk brokk er vanskelig å skille fra den blandede formen. Imidlertid er det viktig å utelukke eller oppdage ledsagende betennelse i spiserøret forårsaket av magesaft (refluksøsofagitt), betennelse i magen (gastritt) eller vevsskade (sår). |
|
Måling av esophageal trykk |
Den såkalte esophageal manometrien bestemmer trykket i spiserøret og gir dermed informasjon om mulige bevegelsesforstyrrelser som kan være forårsaket av en diafragmatisk brokk. |
|
Magnetic resonance imaging (MRI) og computertomografi (CT) |
Disse mer detaljerte avbildningstestene er spesielt nyttige for diafragmatiske brokk som ikke passerer gjennom spiserøret. Den detaljerte skiverepresentasjonen spiller også en stor rolle i planleggingen av behandlingen, i dette tilfellet en operasjon. |
|
Ultralyd (av fosteret) |
Ved medfødt diafragmatisk defekt viser en fin ultralyd hos det ufødte barnet relativt tidlig om en operasjon er nødvendig. Legen måler forholdet mellom lungeområdet og hodeomkretsen og kan dermed estimere omfanget av diafragmatisk brokk. |
Diafragmatisk brokk: behandling
En diafragmatisk brokk trenger ikke alltid å behandles. Den aksiale hiatal brokk opereres bare hvis symptomer som kronisk reflukssykdom oppstår. Tilbakestrømningen av magesaft brenner spiserøret og angriper slimhinnen. Skader på slimhinner og blødninger kan følge. Hvis reflukssykdommen vedvarer over lengre tid, er risikoen for spiserørskreft også betydelig økt. Hvis slimhinnen har blitt skadet av en diafragmatisk brokk, bør kirurgisk inngrep også vurderes.
For å unngå mulig ubehag fra magesyre som strømmer tilbake, er det også foreskrevet passende medisinering. De reduserer enten mengden syre (protonpumpehemmere, histaminreseptorblokkere) eller balanserer syreinnholdet (antacida).
Diafragmatisk brokkoperasjon
Alle gjenværende hiatal brokk behandles kirurgisk. Fordi selv om symptomer på en diafragmatisk brokk kan vises sent, forstørres hernialsekkene mer og mer etter hvert som sykdommen utvikler seg. Leger opererer så raskt som mulig ved komplikasjoner som forstyrret mattransport, magesvingning eller en fanget brokk som raskt kan dø som følge av dette. Ved å gjøre det, blir diafragmatisk brokk som har trengt inn i brysthulen, riktig flyttet tilbake til bukhulen. Deretter blir brokket innsnevret og stabilisert (hiatoplastikk). I tillegg er magefundusen, dvs. den kuppelformede øvre kurven i magen, sydd til venstre underside av membranen. På slutten av diafragmatisk brokkoperasjon fester kirurgene en del av magen enten til den fremre bukveggen eller til en annen del av membranen (gastropexy).
Hvis den diafragmatiske brokkoperasjonen bare er for å løse reflukssykdommen, utføres den såkalte fundoplikasjonen ifølge Nissen. Kirurgen vikler magesekken rundt spiserøret og syr den resulterende mansjetten. Dette øker trykket på den nedre esophageal lukkemuskelen ved munnen i magen og magesaft kan neppe flyte oppover.
Plastgarn
Hvis diafragmatisk defekt er for stor, brukes vanligvis plastnett for å lukke brokkgapet. Spesielt tilrådes forsiktighet ved medfødte defekter i membranen. De nyfødte trenger intensiv medisinsk behandling, siden diafragmatisk brokk neppe tillater tilstrekkelig pust. Kunstig åndedrett er da nødvendig. Bare når sirkulasjonen og pusten er stabil, kan en operasjon utføres.
Diafragmatisk brokk: sykdomsforløp og prognose
Terapi er ikke nødvendig i omtrent 80 til 90 prosent av glidende brokk. Og selv etter en operasjon er rundt 90 prosent av pasientene med diafragmatisk brokk symptomfrie. Hos nyfødte er prognosen hovedsakelig avhengig av hvor begrenset lungevolumet er. Siden diafragmatisk brokk allerede eksisterer før fødselen, er lungen på den berørte siden vanligvis underutviklet. I alvorlige tilfeller er dødeligheten rundt 40 til 50 prosent.
Komplikasjoner
En diafragmatisk brokk er mindre gunstig når det oppstår komplikasjoner. Hvis for eksempel magen eller innholdet i hernialsekken vrir seg, blir blodtilførselen avbrutt. Som et resultat blir vevet betent og dør. Giftstoffer som frigjøres som et resultat kan spre seg i kroppen og forårsake alvorlig skade (sepsis).
Hvis store deler av mageorganene forskyves på grunn av diafragmatisk brokk, blir lunger og hjerte innsnevret i brystet. Sirkulasjonsproblemer og kortpustethet oppstår. I disse tilfellene utføres operasjonen raskt og vedkommende blir tatt hånd om på en intensivavdeling. I tillegg forårsaker blødning fra vevsskade kronisk anemi.
endring av livsstil
Fedme og mangel på trening øker risikoen for hiatal brokk. Du bør derfor endre kosthold og livsstilsvaner, dvs. du bør trene oftere og spise mindre måltider. Det er også tilrådelig å ikke spise noe rett før sengetid. Spesielt med en kjent glidende brokk, forhindrer en litt forhøyet overkropp om natten mageorganer fra å gli opp igjen i brysthulen. Det reduserer også halsbrann og reduserer risikoen for reflukssykdom og dens konsekvenser.
Fordi de fleste brokk er ufarlige og symptomfrie glidende brokk, fortsetter vanligvis en diafragmatisk brokk uten komplikasjoner og prognosen er god.
Tags.: fotpleie Menstruasjon forebygging

















.jpg)
