leukemi
og Martina Feichter, medisinsk redaktør og biologMartina Feichter studerte biologi med et valgfag apotek i Innsbruck og fordypet seg også i en verden av medisinske planter. Derfra var det ikke langt til andre medisinske emner som fortsatt fengsler henne den dag i dag. Hun utdannet seg til journalist ved Axel Springer Academy i Hamburg og har jobbet for siden 2007 - først som redaktør og siden 2012 som frilansskribent.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.
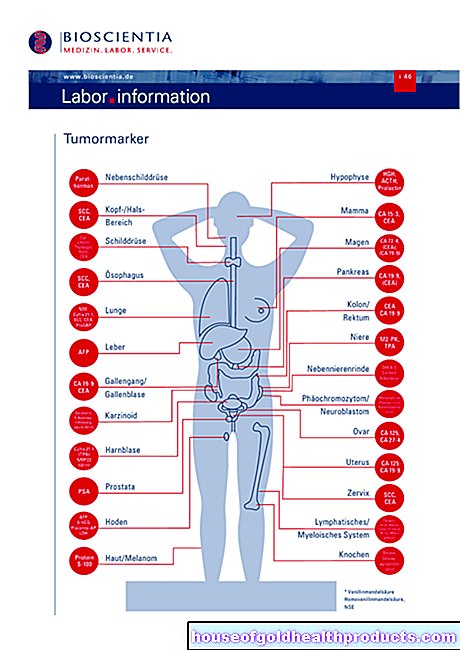
Begrepet leukemi beskriver forskjellige kreftformer i det bloddannende systemet ("blodkreft"). Felles for dem alle er at degenererte hvite blodlegemer (leukocytter) formerer seg på en ukontrollert måte. Dette er allerede angitt med navnet: "leukemi" betyr "hvitt blod" når det oversettes. Les mer om symptomer, årsaker, behandling og prognose for leukemi her!
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. C91C95C93C92C94D47
Leukemi: Hurtigreferanse
- Hva er leukemi? Gruppe av kreftformer i det hematopoietiske systemet. Også kalt "blodkreft" eller "leukose".
- Vanlige former: Akutt myeloid leukemi (AML), akutt lymfoblastisk leukemi (ALL), kronisk myeloid leukemi (CML), kronisk lymfatisk leukemi (CLL; faktisk en form for lymfoid kreft)
- Mulige symptomer: tretthet og utmattelse, redusert ytelse, lett tretthet, blek hud, tendens til blødning og blåmerker (hematomer), tendens til infeksjoner, feber av ukjent årsak, vekttap, nattesvette etc.
- Frekvens: Hvert år utvikler 13.700 mennesker i Tyskland leukemi, hovedsakelig mellom 60 og 70 år. Menn rammes litt oftere enn kvinner. Omtrent fire prosent av pasientene er barn under 15 år.
- Behandling: avhengig av type og stadium av leukemi; f.eks. cellegift, tyrosinkinasehemmere, interferoner, monoklonale antistoffer, strålebehandling, stamcelletransplantasjon, etc.
- Prognose: Akutt leukemi kan ofte kureres hvis den blir gjenkjent og behandlet i god tid. Ved kronisk leukemi kan terapi øke overlevelsestiden til mange pasienter. En høyrisiko stamcelletransplantasjon kan bare herdes her.
Leukemi: symptomer
Leukemi kan plutselig manifestere seg med symptomer og utvikle seg raskt. Leger snakker da om akutt leukemi. I andre tilfeller utvikler blodkreften seg sakte og lumsk. Da er det kronisk leukemi.
Hvordan leukemi forstyrrer bloddannelsen

Akutt leukemi: symptomer
Symptomene på akutt leukemi utvikler seg relativt raskt. Symptomer på både akutt lymfatisk leukemi (ALL) og akutt myeloid leukemi (AML) inkluderer:
- redusert ytelse
- vedvarende feber
- nattesvette
- utmattelse
- Vekttap
- Bein og leddsmerter (spesielt hos barn med ALL)
Pasientens kropp produserer store mengder umodne hvite blodlegemer (leukocytter). Disse fortrenger de friske blodcellene, dvs. modne leukocytter, røde blodlegemer (erytrocytter) og blodplater (trombocytter). Dette forårsaker flere tegn på leukemi. Mangel på røde blodlegemer fører til anemi (anemi). For eksempel lider de berørte av:
- blekhet
- Racing hjerte
- kortpustethet
- svimmelhet
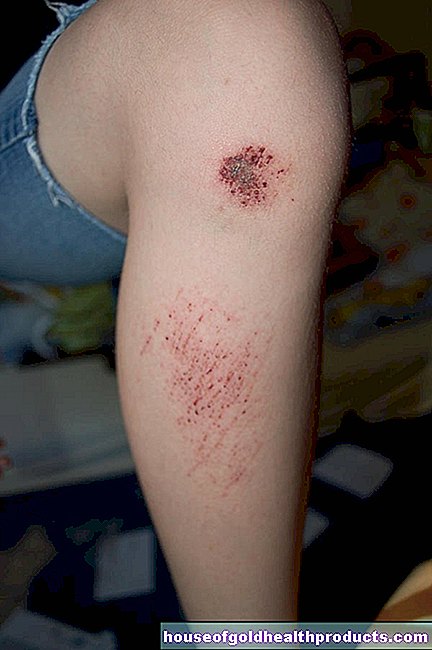
Mangel på blodplater (trombocytter) ved akutt leukemi forårsaker ofte en økt tendens til blødning. For eksempel har pasienter ofte blødende tannkjøtt eller neseblod. Når det er skadet, tar det lengre tid enn vanlig for et sår å stoppe blødningen. I tillegg får pasientene flere blåmerker (hematomer) - et annet typisk tegn. Hvis det er alvorlig mangel på blodplater (trombocytopeni), oppstår rød blødning i huden, såkalte petechiae.
Leukemi kan også svekke immunsystemet. Som et resultat lider pasientene ofte av sta infeksjoner som betennelser i munnhulen som ikke leger godt. Årsaken: Pasientens kropp har for få funksjonelle hvite blodlegemer - og disse tjener normalt til å avverge infeksjon. Immunsystemet ved leukemi svekkes derfor totalt sett.
Andre mulige leukemisymptomer er:
- smertefrie hovne lymfeknuter
- forstørret lever og milt
- Utslett
- Overvekst av tannkjøttet
Kronisk leukemi: symptomer
Kronisk leukemi begynner sakte. I de første månedene eller til og med årene har mange pasienter ingen symptomer overhodet. Noen rapporterer bare generelle symptomer som tretthet og nedsatt ytelse. Disse er vanligvis ikke anerkjent som tegn på leukemi. Det er derfor de fleste pasienter ikke oppsøker lege. Symptomer på kronisk leukemi som ligner et akutt forløp utvikler seg bare på et avansert stadium.
Kronisk myeloid leukemi (CML) er delt inn i tre faser der sykdommen blir stadig mer aggressiv. Dette kan også sees i tegn på leukemi:
- Kronisk fase: Her øker antallet hvite blodlegemer unormalt (leukocytose) og milten forstørres (splenomegali). Sistnevnte kan forårsake en følelse av trykk i venstre øvre del av magen. Andre leukemisymptomer i denne fasen inkluderer tretthet og nedsatt ytelse.
- Akselerasjonsfase (overgangsfase): Antallet leukocytter fortsetter å stige. Samtidig reduseres antallet røde blodlegemer og blodplater. Typiske symptomer på CML er nå hudblekhet, hjertebank, kortpustethet og hyppig nese- og tannkjøttblødning. Nattesvette og feber kan også forekomme. Leveren blir stadig større.
- Sprengningskrise (eksplosjonsbølge): I denne siste fasen av sykdommen frigjør benmargen store mengder umodne forløpere til blodceller (såkalte myeloblaster og promyelocytter) i blodet. Dette forårsaker symptomer som ligner på akutt leukemi. Mesteparten av tiden dør pasientene snart.
Kronisk lymfatisk leukemi (CLL) utvikler seg også sakte. Det er derfor begrepet "leukemi" er i deres navn. Egentlig er det ikke en blodkreft, men en spesiell form for lymfekjertelkreft (ondartet lymfom).
Oversikt over typer leukemi
De fire hovedformene for leukemi er:
|
Leukemi -form |
Merknader |
|
Akutt myeloid leukemi (AML) |
- starter ganske plutselig og utvikler seg raskt - vanligste akutt leukemi - omtrent halvparten av pasientene er eldre enn 70 år |
|
Kronisk myeloid leukemi (CML) |
- sakte, lumsk forløp (unntatt i siste fase: sprengningskrise) - Gjennomsnittsalderen for debut er 50 til 60 år - svært sjelden hos barn |
|
Akutt lymfatisk leukemi (ALL) |
- starter ganske plutselig og utvikler seg raskt - vanligst av alle former for leukemi - spesielt hos barn (ALL er den vanligste kreftformen hos barn); voksne pasienter vanligvis eldre enn 80 år |
|
Kronisk lymfatisk leukemi (CLL) |
- sakte, krypende kurs - vanligste leukemi hos voksne; gjennomsnittlig startalder mellom 70 og 75 år - teller ikke til "ekte" leukemi, men til lymfekjertelkreft (ondartet lymfom) |
Det finnes også andre typer leukemi, men de er svært sjeldne. Et eksempel er hårcelleleukemi.
De såkalte myelodysplastiske syndromene (MDS) er relatert til leukemi. Dette er også kroniske sykdommer i benmargen der det dannes utilstrekkelig funksjonelle blodceller. Symptomene ligner kronisk myeloid leukemi. Imidlertid er de mindre uttalt i begynnelsen. Hos om lag 25 til 30 prosent av pasientene blir myelodysplastisk syndrom før eller siden til en fullt utviklet leukemi, nemlig akutt myeloid leukemi.
Myeloid leukemi
Myeloid leukemi stammer fra de såkalte myeloide forløpercellene i beinmargen. Normale røde blodlegemer, blodplater, granulocytter og monocytter utvikler seg fra disse stamcellene. De to siste er undersett av hvite blodlegemer.
Men når myeloide stamceller degenererer og begynner å vokse på en ukontrollert måte, utvikler myeloid leukemi. Avhengig av kurset, skiller leger mellom akutt myeloid leukemi (AML) og kronisk myeloid leukemi (CML). Begge former for blodkreft er vanligst hos voksne. AML er mye mer vanlig enn CML.
Du kan lese mer om de to formene for myeloid blodkreft i artikkelen Myeloid leukemi.
Lymfatisk leukemi
Lymfatisk leukemi stammer fra forskjellige blodcelleforløpere enn myeloid blodkreft: Her degenererer de såkalte lymfatiske forløpercellene. Ut av dem mot lymfocyttene. Denne undergruppen av hvite blodlegemer er svært viktig for det målrettede (spesifikke) forsvaret mot fremmede stoffer og patogener (spesifikt immunforsvar).
-
"Ikke begrav hodet i sanden"
Tre spørsmål til
Prof. Dr. med. Marcus Hentrich,
Intern onkologi -
1
Hvorfor får noen leukemi?
Prof. Dr. med. Marcus Hentrich
Det er absolutt et spørsmål alle berørte stiller. Svaret er: vi vet ikke. Det er risikofaktorer som økt radioaktiv stråling, men disse gjelder vanligvis ikke for vanlige tyske borgere. Det er nesten alltid tilfeldige endringer i det genetiske materialet til cellene som finner sted der. Det er helt uklart hvorfor Müller får dette nå, og ikke Schuster.
-
2
Når trenger du en stamcelledonasjon med leukemi?
Prof. Dr. med. Marcus Hentrich
En allogen stamcelletransplantasjon - for eksempel med stamceller fra familiemedlemmer - er en veldig effektiv, men også risikabel behandling. Det brukes derfor bare ved visse former for akutt leukemi. Og bare hvis en ugunstig genkonstellasjon fører til en dårlig prognose. Men da kan det forbedre sjansene for utvinning betydelig. Du må avveie med pasienten om mulighetene oppveier risikoen.
-
3
Hvordan kan jeg støtte restitusjonen min?
Prof. Dr. med. Marcus Hentrich
En slik diagnose sparker deg naturligvis ut av livet. Men ikke begrav hodet i sanden, prøv å finne den beste ruten for deg selv. Ikke bli i sengen, beveg deg, hold deg i form. Et godt nettverk eller selvhjelpsgrupper kan også være nyttig. Det krever mye støtte, få litt.
-
Prof. Dr. med. Marcus Hentrich,
Intern onkologiProd. Dr. med. Marcus Hentrich er medisinsk direktør og overlege, samt spesialist i indremedisin, hematologi og onkologi ved Rotkreuzklinikum München.
Også her snakker man om akutt lymfatisk leukemi (ALL) eller kronisk lymfatisk leukemi (CLM), avhengig av sykdomsforløpet. ALL er den vanligste typen blodkreft hos barn og ungdom. CLL, derimot, forekommer vanligvis hos eldre voksne. Det blir bare referert til som "leukemi" (blodkreft) på grunn av forløpet. CLL er faktisk en form for lymfekjertelkreft-det er en av de såkalte non-Hodgkin lymfomer.
Du kan finne ut mer om disse to kreftformene i artikkelen lymfatisk leukemi.
Hårcelle leukemi
Hårcellet leukemi (eller hårcelleleukemi) er en svært sjelden kreft. Det samme gjelder dem som for kronisk lymfatisk leukemi: Den delen av navnet "leukemi" indikerer bare at sykdommen er som blodkreft. Imidlertid er det tildelt lymfekjertelkreft (mer presist: non-Hodgkin lymfom).
Delen av navnet "hårceller" kommer av at kreftcellene har hårlignende forlengelser.
Hårcelle leukemi forekommer bare i voksen alder. Menn får det mye oftere enn kvinner. Den kroniske sykdommen er ikke veldig aggressiv. De fleste pasientene har en normal levetid.
Du kan lese alt du trenger å vite om denne kreften i artikkelen Hairy Cell Leukemia.
Barndoms leukemi
Leukemi er først og fremst en sykdom hos voksne: Den utgjør rundt 96 prosent av alle pasientene. Hvis leukemi utvikler seg hos barn, er det nesten alltid akutt lymfatisk leukemi (ALL). På andreplass er akutt myeloid leukemi (AML). Kronisk leukemi er svært sjelden hos barn.
Hvis akutt blodkreft blir oppdaget og behandlet tidlig i barndommen, er sjansene for en kur god. Til sammenligning har akutt leukemi en tendens til å ha en dårlig prognose hos voksne.
Du kan finne ut alt du trenger å vite om blodkreft hos barn i artikkelen leukemi hos barn.
Leukemi: behandling
Leukemi -behandlingen er individuelt tilpasset hver pasient. Ulike faktorer spiller en rolle her. I tillegg til pasientens alder og generelle helse, er dette først og fremst sykdomsforløpet (akutt eller kronisk).
Akutt leukemi: behandling
Pasienter bør starte cellegift så snart som mulig etter diagnosen "akutt leukemi". Det anses å være den viktigste terapimetoden for akutt blodkreft. Pasienten får spesiell medisinering, såkalte cytostatika (kjemoterapeutiske midler). De forhindrer kreftceller (og andre raskt delende celler) i å vokse. De skadede cellene kan ikke lenger formere seg. De blir deretter gjenkjent av kroppens egne kontrollmekanismer og spesifikt brutt ned.
De cytostatiske legemidlene administreres vanligvis som en infusjon direkte i en vene (som en infusjon), men noen ganger tas de også som tabletter. De kan gis individuelt eller i kombinasjon og i forskjellige doser. På denne måten kan cellegift tilpasses individuelt til hver pasient. Behandlingen utføres også i sykluser: pasienten mottar cytostatika én dag eller flere dager på rad. Dette etterfølges av en pause i behandlingen (dager til måneder) før en ny syklus startes. De fleste kreftpasienter får i gjennomsnitt fire til seks slike kjemoterapisykluser.
Akutt leukemi -behandling foregår i utgangspunktet i tre faser, som sammen kan strekke seg over måneder og år:
- Induksjonsterapi: Pasientene her får sterk cellegiftbehandling, som skal eliminere alle kreftceller så langt som mulig og lindre de alvorligste symptomene. Behandlingen utføres vanligvis som innlagt på et sykehus.
- Konsolideringsterapi: Den er designet for å "størkne" suksessen med induksjonsterapi. I tillegg får mange pasienter tilpasset cellegift for å eliminere eventuelle gjenværende kreftceller.
- Vedlikeholdsterapi: Målet her er å stabilisere behandlingens suksess og forhindre tilbakefall (tilbakefall). Vedlikeholdsterapi kan variere sterkt fra pasient til pasient. Ofte gis cytostatika i tablettform i minst et år.
Induksjonsterapi kan være så vellykket at praktisk talt ingen kreftceller kan påvises i pasientens blod og benmarg. Leger snakker da om en remisjon. Men det betyr ikke at leukemien er kurert. Individuelle kreftceller kan fortsatt ha overlevd. Derfor er ytterligere behandlingstrinn (konsolideringsterapi) nødvendig.
Etter vedlikeholdsbehandling følger oppfølging: pasientens blod og benmarg undersøkes regelmessig. Hvis det er et tilbakefall, kan kreftcellene oppdages tidlig på denne måten. I tillegg handler etterbehandling om behandling av eventuelle bivirkninger og langtidseffekter av tidligere cellegift.
Ytterligere terapimuligheter
Noen ganger er en stamcelletransplantasjon også en del av leukemibehandling. Stamcellene er "morscellene" som alle blodceller i benmargen stammer fra (og for livet).Før transplantasjonen vil høydose kjemoterapi (og muligens stråling i hele kroppen) ødelegge praktisk talt hele pasientens benmarg og (forhåpentligvis) alle kreftcellene. Deretter overføres friske stamceller til pasienten som en transfusjon. Cellene legger seg i medullære hulrom i beinene og produserer nye, friske blodlegemer.
Ved leukemi overføres stamceller vanligvis fra en frisk donor (allogen stamcelletransplantasjon). Mer sjelden gjelder det stamceller fra pasienten selv, som ble tatt fra ham før beinmargen ble ødelagt (autolog stamcelletransplantasjon). Den terapeutiske metoden er spesielt nyttig når andre behandlinger (spesielt kjemoterapi) ikke fungerer tilstrekkelig eller pasienten får et tilbakefall.
Mange pasienter med akutt lymfoblastisk leukemi (ALL) får strålebehandling i tillegg til cellegift. På den ene siden blir hodet bestrålet som et forebyggende tiltak, ettersom kreftcellene angriper hjernen oftere. På den annen side kan stråling brukes til å spesifikt behandle ondartede lymfeknuter (for eksempel i brystområdet).
Kronisk leukemi: behandling
Kronisk myeloid leukemi (CML) oppdages for det meste i den kroniske stabile fasen av sykdommen (se ovenfor). Legen foreskriver da vanligvis såkalte tyrosinkinasehemmere (for eksempel imatinib). Disse stoffene virker veldig spesifikt mot blodkreftceller: De hemmer vekstsignaler i cellene. Dette kan stoppe sykdommen i mange år. Tyrosinkinasehemmere tas som tabletter, vanligvis for livet.
Samtidig sjekkes pasientens blod og benmarg regelmessig. Hvis for eksempel blodverdiene eller pasientens tilstand forverres, indikerer dette at CML beveger seg inn i neste fase (akselerasjonsfase). Legen endrer deretter medisinbehandlingen: han foreskriver andre tyrosinkinasehemmere. På denne måten kan sykdommen bringes tilbake til en kronisk stabil fase hos mange pasienter.
Hvis dette ikke fungerer, kan en allogen stamcelletransplantasjon være et alternativ - dvs. transplantasjon av friske, bloddannende stamceller fra en donor. Så langt er dette den eneste terapiformen som har muligheten til å helbrede kronisk myeloid leukemi fullstendig. Det er imidlertid veldig risikabelt. Derfor blir fordelene og mulige risikoene ved behandlingen nøye veid på forhånd for hver pasient.
På et hvilket som helst stadium av sykdommen kan pasientens tilstand forverres betydelig innen kort tid. Da snakker leger om en eksplosjonskrise. Som med akutt leukemi, får de som er rammet stort sett intensiv cellegift. Så man prøver å undertrykke tegn på sykdommen så raskt som mulig. Når pasientens tilstand har blitt bedre og stabilisert, kan en stamcelletransplantasjon være nyttig.
Noen pasienter med KML behandles med interferoner. Dette er messenger -stoffer som cellene i immunsystemet kommuniserer med hverandre. De kan hemme veksten av kreftceller. Imidlertid, som kjemoterapi, er interferoner vanligvis mindre effektive i CML enn tyrosinkinasehemmere beskrevet ovenfor.
Men dette gjelder ikke alltid: tyrosinkinasehemmere fungerer best hos pasienter hvis kreftceller har det såkalte "Philadelphia-kromosomet". Dette kalles et karakteristisk endret kromosom 22. Det finnes hos mer enn 90 prosent av alle KML -pasienter. Resten av pasientene har ikke det endrede kromosomet. Behandling med tyrosinkinasehemmere fungerer derfor ofte ikke så bra med dem. Da kan det være nødvendig å endre terapien og bruke for eksempel interferoner.
Kronisk lymfatisk leukemi (CLL) krever ikke behandling i lang tid hos mange pasienter. Først når blodverdiene forverres eller symptomer oppstår i et avansert stadium, starter legene terapi - tilpasset hver enkelt pasient.
For eksempel mottar mange syke kjemoterapi pluss såkalte monoklonale antistoffer (immunkemoterapi eller kjemoimmunoterapi): De kunstig produserte antistoffene binder seg spesifikt til kreftcellene og markerer derved dem for immunsystemet. Begge typer terapi brukes av og til individuelt.
Hvis kreftcellene viser visse genetiske endringer, kan behandling med tyrosinkinasehemmere være nyttig. Disse stoffene blokkerer et patologisk endret enzym som fremmer kreftcellevekst.
Hvis andre behandlinger ikke virker, eller hvis pasienten får tilbakefall senere, foretar leger noen ganger en stamcelletransplantasjon: Etter aggressiv cellegiftbehandling blir sunne bloddannende stamceller fra en donor (allogen stamcelletransplantasjon) overført til CLL-pasienter. Denne risikofylte behandlingen er bare egnet for unge eller veldig skikkelige pasienter.
Ledsagende tiltak (støttende terapi)
I tillegg til leukemi -behandling ved bruk av cellegift, strålebehandling, etc., er støttende tiltak også svært viktige. De tjener for eksempel til å redusere symptomer på sykdommen og konsekvensene av behandlingen. Dette kan forbedre pasientens velvære og livskvalitet enormt.
For eksempel er kvalme og oppkast vanlige og svært ubehagelige bivirkninger av cellegift mot leukemi (og andre kreftformer). De kan lindres med spesielle legemidler (antiemetika).
Den økte mottakeligheten for infeksjon er også et alvorlig problem ved leukemi. Både selve sykdommen og cellegift svekker immunsystemet. Det er da mindre i stand til å bekjempe patogener. Dette favoriserer infeksjoner, som da også kan være veldig vanskelig. Noen ganger blir de til og med livstruende! Derfor er nøye hygiene og et miljø med så få bakterier som mulig svært viktig for leukemipasienter. Mange får også antibiotika for å forebygge eller behandle bakterielle infeksjoner. Det finnes også spesielle midler mot soppinfeksjoner, såkalte antimykotika.
Andre klager kan ofte også behandles målrettet, for eksempel anemi (anemi) med blodoverføringer og smerter med passende smertestillende midler.
Leukemi: årsaker og risikofaktorer
Årsakene til de forskjellige typene blodkreft er ennå ikke klart avklart. Eksperter har imidlertid identifisert flere risikofaktorer som fremmer utviklingen av leukemi. Disse inkluderer:
Genetisk disposisjon: Risikoen for leukemi er litt høyere hvis kreft har oppstått hyppigere i din egen familie. Enkelte genetiske sykdommer gjør dem også mer utsatt for blodkreft. For eksempel har personer med trisomi 21 (Downs syndrom) en 20 ganger høyere risiko for akutt myeloid leukemi (AML) enn mennesker uten denne genetiske endringen.
Alder: Utviklingen av akutt myeloid leukemi (AML) påvirkes av alder: risikoen for sykdom øker med alderen. Det samme gjelder kronisk myeloid leukemi (CML) og kronisk lymfatisk leukemi (CLL). I kontrast forekommer akutt lymfatisk leukemi (ALL) hovedsakelig i barndommen.
Røyking: Røyking er ansvarlig for rundt ti prosent av alle leukemisykdommer, anslår forskere. For eksempel har aktive røykere en 40 prosent høyere risiko for akutt myeloid leukemi (AML) enn personer som aldri har røkt. Når det gjelder tidligere røykere, er risikoen for sykdom fortsatt økt med 25 prosent.
Ioniserende stråler: Dette refererer til forskjellige høyenergistråler, for eksempel radioaktive stråler. De skader den genetiske sminken - spesielt i de kroppscellene som deler seg ofte. Dette inkluderer også de bloddannende cellene i beinmargen. Leukemi kan utvikle seg som et resultat. Følgende gjelder: jo høyere stråledose som påvirker kroppen, desto større er risikoen for leukemi.
Slike ioniserende stråler brukes også i strålebehandling mot kreft. Ikke bare kan de drepe kreftcellene etter ønske, de kan også skade arvematerialet i de friske cellene. I sjeldne tilfeller fører dette til at pasienter utvikler en ny kreft forårsaket av stråling.
Røntgenstråler er også ioniserende. Eksperter antar imidlertid at en og annen røntgenundersøkelse ikke kan utløse leukemi. Likevel bør man bare ta røntgen når det er absolutt nødvendig. Fordi skaden som strålene forårsaker i kroppen kan øke i løpet av livet.
Kjemiske stoffer: Ulike kjemiske stoffer kan øke risikoen for leukemi. Disse inkluderer for eksempel benzen og andre organiske løsningsmidler. Insektmidler (insektmidler) og plantevernmidler (ugressmidler) mistenkes også for å fremme blodkreft.
Denne forbindelsen er sikker for visse legemidler som faktisk brukes til å behandle kreft (for eksempel cytostatika): De kan fremme utviklingen av leukemi på lang sikt. Leger veier derfor fordeler og risiko ved slike legemidler nøye opp mot hverandre før de bruker dem.
Virus: Enkelte virus (HTL -virus I og II) er involvert i utviklingen av en svært sjelden form for leukemi. Denne såkalte humane T-celle leukemien rammer hovedsakelig mennesker i Japan. Denne blodkreftvarianten er ekstremt sjelden i vårt land.
I henhold til den nåværende kunnskapstilstanden oppstår alle andre former for leukemi (AML, CML, ALL, CLL etc.) uten involvering av virus eller andre patogener.
Leukemi: undersøkelser og diagnose
Mens kronisk leukemi vanligvis forblir symptomfri i lang tid, starter akutte former relativt plutselig og utvikler seg raskt. Symptomer som redusert ytelse, blekhet, hjertebank, hyppig neseblod eller vedvarende feber forekommer også i mange andre og noen ganger ufarlige sykdommer. Det er derfor de ikke alltid blir tatt på alvor. Med slike klager er det imidlertid alltid en mistanke om leukemi. Derfor bør du definitivt gå til legen.
Det første kontaktpunktet hvis du mistenker blodkreft, er fastlegen din. Om nødvendig vil han henvise pasienten til en spesialist, for eksempel til en spesialist i blod- og kreftsykdommer (hematolog eller onkolog).
Samtale og fysisk undersøkelse
Legen vil først ta sykehistorien (anamnese). Han spør hvordan pasienten føler seg generelt, hvilke symptomer han har og hvor lenge de har eksistert. Informasjon om andre sykdommer som eksisterer eller har skjedd tidligere kan også være viktig. I tillegg spør legen for eksempel om pasienten får medisiner og om det er kjente kreftformer i familien.
Dette etterfølges av en grundig fysisk undersøkelse. Blant annet vil legen lytte til lunger og hjerte, måle blodtrykket og skanne leveren, milten og lymfeknuter. Resultatene hjelper legen med å bedre vurdere den generelle tilstanden til pasienten.
Blodprøve
Blodprøver er viktige hvis du mistenker leukemi eller en relatert sykdom. Et lite blodtall og et differensielt blodtall vil bli tatt. Det lille blodtallet viser blant annet antall hvite blodlegemer (totaltall), røde blodlegemer og blodplater. For differensielt blodtall måles de forskjellige undergruppene av hvite blodlegemer individuelt. Blodcellenes utseende kan også vurderes under mikroskopet.
Patologiske endringer i blodverdier som økt antall hvite blodlegemer og mangel på røde blodlegemer kan være viktige indikatorer på leukemi. Imidlertid kan de også være forårsaket av mange andre sykdommer.
I tillegg til blodcellene, blir andre blodparametere også vurdert i laboratoriet, for eksempel nyreverdier og leververdier. Disse verdiene indikerer hvor godt disse to organene fungerer. Hvis leukemi bekreftes i det videre forløpet og nyre- og / eller leververdiene til pasienten er dårlige, må dette tas i betraktning når du planlegger terapi.
Laboratoriet kontrollerer også om det er tegn på bakteriell, viral eller soppinfeksjon i blodet. Disse bakteriene kan også være ansvarlige for noen klager, for eksempel et økt antall hvite blodlegemer, feber og tretthet.
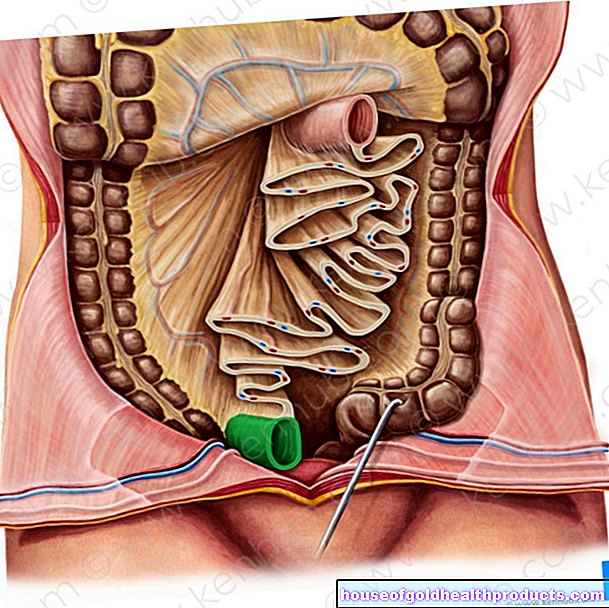
Benmargs punktering
Når det er mistanke om leukemi, er det nødvendig å undersøke pasientens benmarg nøye. For å gjøre dette tar legen en benmargsprøve med en spesiell nål under lokalbedøvelse, vanligvis fra bekkenbeinet (beinmargspunksjon). Benmargscellers antall og utseende undersøkes i laboratoriet. Med typiske endringer kan man tydelig identifisere leukemi. Noen ganger kan sykdomsformen til og med bestemmes. I tillegg kan cellene undersøkes for endringer i deres genetiske sammensetning (for eksempel "Philadelphia-kromosomet" ved kronisk myeloid leukemi).
Voksne og eldre barn får vanligvis lokalbedøvelse før beinmargen fjernes. En kort bedøvelse kan være nyttig for mindre barn. Hele punkteringen tar vanligvis bare omtrent 15 minutter og kan utføres poliklinisk.
Videre undersøkelser
Når diagnosen leukemi er bekreftet, er det ofte nødvendig med ytterligere undersøkelser. De skal vise om andre deler av kroppen og organene også påvirkes av kreftcellene. Pasientens generelle tilstand kan også vurderes bedre med slike undersøkelser. Dette er viktig for terapiplanlegging.
For eksempel kan indre organer (milt, lever, etc.) undersøkes ved hjelp av ultralyd. Computertomografi (CT) kan også utføres. Denne avbildningsprosedyren kan også brukes til å vurdere beinene. Dette er viktig hvis legen mistenker at kreftcellene har spredt seg ikke bare i beinmargen, men også i selve beinet. Noen ganger utføres også magnetisk resonansavbildning (MR) eller scintigrafi.
Ved akutt lymfoblastisk leukemi (ALL) og noen undertyper av akutt myeloid leukemi (AML) påvirker kreftcellene noen ganger hjernen eller meningene. Mulige tegn på dette er hodepine og nervesvikt som synsforstyrrelser og lammelse. En prøve av ryggmargsvæsken kan deretter tas (lumbalpunksjon) og analyseres i laboratoriet. En MR kan også være nyttig for å oppdage kreft i hjernen.
Leukemi: sykdomsforløp og prognose
For mange mennesker med leukemi er sjansene for overlevelse mye bedre i dag enn for flere år eller tiår siden. Moderne terapier kan ofte forbedre sjansene for utvinning. Hvis kreften er for avansert, kan behandlingen i det minste lindre symptomene på mange pasienter og forlenge overlevelsestiden.
I individuelle tilfeller er prognosen for leukemi avhengig av forskjellige faktorer. Den første er typen kreft og sykdomsstadiet på diagnosetidspunktet. Hvor godt pasienten reagerer på terapien har også innflytelse på prognosen. Andre faktorer som påvirker forventet levealder og sjansene for utvinning ved leukemi er pasientens alder og generelle tilstand, samt mulige samtidige sykdommer.
Leukemi: Chances of a Cure
"Er leukemi herdbar?" Mange pasienter og deres familier stiller seg selv dette spørsmålet. I prinsippet er kur mulig ved akutt leukemi. Jo tidligere sykdommen blir oppdaget og behandlet, desto større er sjansene for utvinning. Dette gjelder spesielt for yngre pasienter:
Uten behandling overlever de fleste pasientene bare diagnosen akutt leukemi i omtrent tre måneder. Med behandling med akutt lymfatisk leukemi (ALL) er 95 prosent av barna og 70 prosent av de voksne fortsatt i live fem år etter diagnosen. Ved akutt myeloid leukemi (AML) er 5-års overlevelse 40 til 50 prosent hos pasienter under 60 år og 20 prosent i aldersgruppen 60+.
Selv om kreften kan undertrykkes, kan et tilbakefall (tilbakefall) oppstå senere, selv etter måneder og år. Sjansene for utvinning reduseres, spesielt med et tidlig tilbakefall. Leukemipasienter må deretter behandles igjen. Noen ganger velger leger mer aggressiv terapi eller andre behandlinger.
Ved kronisk leukemi formerer kreftcellene seg saktere enn ved akutte former for kreft (unntak: eksplosjonskrise i CML) - og vanligvis i mange år. Derfor er behandlingen vanligvis mindre intensiv, men må fortsette på lang sikt. Generelt kan ikke kronisk leukemi kureres (denne sjansen eksisterer bare med risikable stamcelletransplantasjoner). Hos mange pasienter kan terapien imidlertid lindre symptomene og bremse utviklingen av kronisk leukemi.
Tilleggsinformasjon
Bokanbefalinger
Kronisk leukemi: råd og hjelp til de berørte og deres pårørende (råd og hjelp) (Hermann Delbrück, Kohlhammer, 2008)
Retningslinjer
- S3 retningslinje "Diagnostikk, terapi og etterbehandling for pasienter med kronisk lymfatisk leukemi" fra Working Group of the Scientific Medical Societies in Germany (AWMF), German Cancer Society e.V.og tysk krefthjelp
- Retningslinje "Akutt lymfoblastisk leukemi - ALL - i barndommen" fra Society for Pediatric Oncology and Hematology
- Retningslinje "Kronisk myeloid leukemi" fra foreningen for diagnose og behandling av hematologiske og onkologiske sykdommer
- Retningslinje "Akutt myeloid leukemi" fra foreningen for diagnose og behandling av hematologiske og onkologiske sykdommer
Støttegrupper
MDS-NET Germany e.V. (www.mds-net-de.org)
Leukemi lymfom Hjelp S.E.L.P. e.V. (www.selp.de)
Leukemi Phoenix (www.leukaemie-phoenix.de)
Tags.: symptomer svangerskap Babybarn