Kardiomyopati
og Florian Tiefenböck, legeMarian Grosser studerte humanmedisin i München. I tillegg våget legen, som var interessert i mange ting, å ta noen spennende omveier: å studere filosofi og kunsthistorie, jobbe på radio og til slutt også for en Netdoctor.
Mer om -eksperteneFlorian Tiefenböck studerte humanmedisin ved LMU München. Han begynte i som student i mars 2014 og har støttet redaksjonen med medisinske artikler siden. Etter å ha mottatt sin medisinske lisens og praktiske arbeid innen indremedisin ved Universitetssykehuset Augsburg, har han vært et fast medlem av -teamet siden desember 2019 og blant annet sikrer den medisinske kvaliteten på -verktøyene.
Flere innlegg av Florian Tiefenböck Alt -innhold kontrolleres av medisinske journalister.Begrepet "kardiomyopati" står for ulike sykdommer i hjertemuskulaturen. I alle former endrer muskelvevet sin struktur og mister ytelsen. De som rammes har ofte symptomer på hjertesvikt. I verste fall kan hjertemuskelsykdom til og med forårsake plutselig hjertedød. Finn ut alt om de forskjellige formene for kardiomyopati, hva som forårsaker dem og hva du kan gjøre med dem.
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. I43I42

Kardiomyopati: beskrivelse
Leger bruker begrepet "kardiomyopati" for å oppsummere ulike sykdommer i hjertemuskelen (myokard) der hjertemuskelen ikke lenger fungerer som den skal.
Hva skjer med kardiomyopati?
Hjertet er en kraftig muskelpumpe som holder sirkulasjonen i gang ved konstant å suge inn og kaste ut blod.
Det oksygenfattige blodet fra kroppen når den store vena cava via mindre årer. Dette fartøyet fører blodet til høyre atrium. Derfra når den høyre ventrikkel via tricuspidventilen. Dette pumper blodet gjennom lungeventilen inn i lungene, der det er beriket med friskt oksygen. Det renner deretter tilbake til hjertet, mer presist inn i venstre atrium. Det oksygenrike blodet strømmer gjennom mitralventilen inn i venstre kammer, som deretter pumper det inn i kroppens sirkulasjon.
I alle kardiomyopatier fortsetter hjertemuskelvevet (myokardiet) å forandre seg i løpet av sykdommen. Dette begrenser hjertets funksjon. Lider har forskjellige symptomer, avhengig av hvilken type kardiomyopati og hvor alvorlig den er.
Hvilke kardiomyopatier er det?
Leger skiller i utgangspunktet mellom primære og sekundære kardiomyopatier. Primær kardiomyopati skjer direkte på hjertemuskelen.Ved sekundær kardiomyopati, derimot, skader tidligere eller eksisterende andre sykdommer i kroppen også myokardiet i løpet.
Primær kardiomyopati kan være medfødt eller ervervet, det vil si at den bare kan vises i løpet av livet. Det er også blandede former for medfødte og ervervede hjertemuskelsykdommer. Denne underavdelingen tilsvarer definisjonen til American Heart Association (AHA) og tar også hensyn til mulige årsaker.
Derimot disponerer ekspertene fra European Society of Cardiology (ESC) en primær og sekundær divisjon. I tillegg teller de ikke blant kardiomyopatiene, for eksempel ionekanalsykdommer som langt QT -syndrom, siden muskelstrukturen ikke endres.
Når det gjelder den endrede hjertemuskelfunksjonen og strukturen, deler de kardiomyopati i fire eller fem hovedtyper. Disse er:
- Dilatert kardiomyopati (DCM)
- Hypertrofisk kardiomyopati (HCM), delt inn i en obstruktiv (HOCM) og en ikke-obstruktiv (HNCM) form
- Restriktiv kardiomyopati (RCM)
- Arytmogen høyre ventrikkel kardiomyopati (ARVC)
Det finnes også såkalte uklassifiserte kardiomyopatier (NKCM). Dette inkluderer for eksempel Tako Tsubo kardiomyopati.
Dilatert kardiomyopati
Blant kardiomyopatiene uten en umiddelbart identifiserbar årsak, er den utvidede formen den vanligste. Hjertet mister styrke på grunn av overspenning av hjertemuskelen. Les alt om det i teksten utvidet kardiomyopati!
Hypertrofisk kardiomyopati
Ved denne typen kardiomyopati er hjertemuskelen for tykk og fleksibiliteten er begrenset. Finn ut alt om denne formen for hjertemuskelsykdom i teksten hypertrofisk kardiomyopati!
Begrensende kardiomyopati
Restriktiv kardiomyopati er svært sjelden, og årsaken er ikke kjent. Dette stiver kammerveggene, spesielt i venstre ventrikkel, fordi mer bindevev er bygget inn i muskelen. Som et resultat er muskelveggene mindre fleksible, noe som først og fremst hindrer diastolen. Diastole er avslapningsfasen der hjertekamrene fylles med blod.
Fordi ventrikelen ikke lenger kan ekspandere skikkelig, kommer mindre blod inn i ventrikelen fra atriet. Som et resultat akkumuleres det i venstre atrium. Dette får vanligvis atria til å forstørre i restriktiv kardiomyopati. Hjertekamrene er derimot vanligvis av normal størrelse. Du kan fortsette å pumpe blodet normalt under utstøtningsfasen (systole) for det meste.
Arytmogen høyre ventrikkel kardiomyopati (ARVC)
I ARVC endres musklene i høyre ventrikkel. Hjertemuskelcellene der dør delvis og erstattes av binde- og fettvev. Som et resultat tynnes hjertemuskelen og høyre ventrikkel utvides. Dette påvirker også hjertets elektriske ledningssystem. Hjertearytmier kan oppstå, som hovedsakelig oppstår under fysisk anstrengelse.
Arytmogen høyre ventrikkel kardiomyopati er ofte merkbar hos unge mannlige idrettsutøvere. I denne gruppen forårsaker ARVC omtrent ti til tjue prosent av plutselige hjertedød. Den endelige årsaken til denne formen for kardiomyopati er ukjent.
Andre kardiomyopatier
I tillegg til de fire hovedformene er det andre hjertemuskelsykdommer. Disse "uklassifiserte" kardiomyopatiene inkluderer for eksempel ikke-komprimeringskardiomyopati, en medfødt form der bare venstre ventrikkel påvirkes, og stresskardiomyopati, også kjent som ødelagt hjertesyndrom eller Tako-Tsubo kardiomyopati.
Det er også begrepet "hypertensiv kardiomyopati". Den beskriver en hjertemuskelsykdom som oppstår som følge av kronisk høyt blodtrykk (hypertensjon). Hos hypertensive pasienter må hjertet pumpe hardere, for eksempel for å transportere blodet til innsnevrede arterier. Som et resultat tykner venstre ventrikkel mer og mer og mister til slutt effektiviteten.
Strengt tatt tilhører ikke dysfunksjonen i hjertet forårsaket av høyt blodtrykk kardiomyopatiene. Fordi i henhold til den allment aksepterte definisjonen til American Heart Association (AHA), må hjertemuskulatur, som er et direkte resultat av andre hjerte- og karsykdommer, skilles fra faktiske kardiomyopatier.
I sin definisjon avviser AHA -ekspertene derfor også begrepet iskemisk kardiomyopati. Leger brukte dette til å beskrive spesielt hjertemuskelsykdommer som oppsto fordi hjertemuskelen ikke ble tilført nok oksygen. Dette er for eksempel tilfellet med koronar hjertesykdom. Din maksimale variant er et hjerteinfarkt. Videre tilhører ikke hjertemuskelsykdommer forårsaket av hjerteventildefekter kardiomyopatiene.
Brutt hjertesyndrom (Tako Tsubo kardiomyopati)
Denne formen for kardiomyopati utløses av sterk emosjonell eller fysisk stress og helbreder vanligvis uten konsekvenser. Les de viktigste tingene om det ødelagte hjertesyndromet her.
Hvem påvirker kardiomyopati?
I prinsippet kan kardiomyopati ramme hvem som helst. Det er ikke mulig å komme med en generell uttalelse om den typiske begynnelsesalderen eller kjønnsfordelingen. Fordi disse verdiene er sterkt avhengige av den respektive formen for kardiomyopati.
For eksempel er mange primære kardiomyopatier medfødte og kan gjøre seg gjeldende i ung alder. Andre, for det meste sekundære former for hjertemuskelsykdom, derimot, vises senere. På samme måte påvirker noen typer kardiomyopati menn mer, mens det også er varianter som hovedsakelig forekommer hos kvinner.
Kardiomyopati: symptomer
Med alle former for kardiomyopati fungerer visse deler av hjertemuskelen, noen ganger hele hjertet, ikke lenger ordentlig. Derfor lider mange som lider av typiske symptomer på hjertesvikt (hjertesvikt) og arytmi.
Utmattelse
Med kardiomyopati er hjertet noen ganger ikke lenger sterkt nok til å pumpe tilstrekkelig mengde blod inn i arteriene (forover svikt). Pasienter føler seg ofte trette og svake, og deres generelle ytelse reduseres. Hvis for lite oksygenrikt blod når hjernen, er de berørte veldig søvnige eller forvirrede. På grunn av den forstyrrede, ofte langsomme blodstrømmen, trekker vevet ut mer oksygen fra blodet (økt oksygenmangel). Dette vises ved kald og blåaktig misfarging av huden (perifer cyanose) - vanligvis på hender og føtter først.
Ødem
I noen tilfeller støtter blodet seg også opp i lungekar og vener (svikt bakover). Som et resultat strømmer væske fra blodårene inn i lunge og kroppsvev. Konsekvensene er for eksempel arm- og benødem samt pleural effusjoner (væskeansamling rundt lungene). Hvis det samler seg væske i selve lungevevet, snakker leger om lungeødem.
Hvis kardiomyopati forårsaker uttalt hjertesvikt, støtter blodet seg også i indre organer som lever, mage eller nyrer. Berørte mennesker føler mindre appetitt, føler seg oppblåst eller har smerter i leverområdet (høyre øvre del av magen). Noen ganger er nakkeårene også fremtredende. Symptomene på tilbakestående svikt i hjertet kalles også "overbelastningstegn".
cyanose
Ved begynnelsen av lungeødem må de som rammes hoste oftere mens de ligger og dermed om natten. Hvis lungeødem øker, får de berørte stadig dårligere luft (dyspné). Du hoster deretter opp skummende sekreter og er merkbart kortpustet. Hvis det er for mye væske i lungevevet, absorberer blodet heller ikke lenger nok oksygen. Slimhinner i lepper eller tunge, for eksempel, virker ofte blålige når hjertet er svakt (sentral cyanose).
Hjertearytmier
For å gi kroppen nok oksygen til tross for symptomene på kardiomyopati, slår hjertet tilsvarende raskere. Som et resultat har mange pasienter økt puls (takykardi). I tillegg slår hjertet ofte uregelmessig (arytmi) bare på grunn av de patologiske endringene i kardiomyopati. De berørte oppfatter dette som en hjertestumping (hjertebank). De klager også på angrep av svimmelhet eller korte besvimelser (synkope).
Hvis du føler symptomer på kardiomyopati, bør du definitivt oppsøke lege! Tidlig behandling kan stoppe sykdommen fra å forverres raskt!
Avhengig av hvilken type kardiomyopati, nevnte symptomer kan variere i alvorlighetsgrad. Hvor lang tid det tar før symptomene i det hele tatt utvikler seg, avhenger i stor grad av typen hjertemuskelsykdom. Det skjer igjen og igjen at kardiomyopati går uoppdaget i mange år.
Arytmogen høyre ventrikkel kardiomyopati er ofte merkbar i form av uttalt takykardi, som hovedsakelig oppstår under fysisk anstrengelse. Synkope er også mer vanlig med denne varianten. Den restriktive kardiomyopati dukker mer opp i et svakt hjerte med kortpustethet og tegn på overbelastning.
Komplikasjoner
Det er mer sannsynlig at blodpropper dannes på hjerteets indre vegger hos personer med kardiomyopati enn hos friske mennesker. Fordi hjertet pumper dårlig og uregelmessig. Som et resultat flyter ikke blodet ordentlig, virvler rundt på bestemte steder i hjertet og koagulerer til slutt der. En såkalt trombe utvikler seg. Det kan løsne og transporteres videre via det vaskulære systemet. Leger snakker da om en embolus, som kan blokkere arterier andre steder i kroppen. Fryktede konsekvenser er for eksempel lungeemboli eller slag.
Når hjertemuskelen endres, påvirker den ofte også hjerteklaffene. Ventildefekter som mitralventiloppstøt kan oppstå i løpet av kardiomyopati. De reduserer også hjerteeffekten.
I sjeldne tilfeller blir hjertearytmier ved kardiomyopati plutselig så alvorlige at hele blodsirkulasjonen brytes ned. Hjertets ventrikler slår for raskt, slik at de nesten ikke fylles opp med blod mellom slagene (ventrikulær takykardi). Plutselig hjertedød truer.
Kardiomyopati: årsaker og risikofaktorer
Når det gjelder årsakene til kardiomyopatier, er det fornuftig å skille mellom de primære og sekundære sykdomsformene.
Årsaker til primære kardiomyopatier
Primære kardiomyopatier har ofte genetiske årsaker. De som rammes har en familiær disposisjon for hjertesykdom, som kan være av forskjellig alvorlighetsgrad.
Det er varianter som sannsynligvis vil bli videreført til neste generasjon i en familie. Hos andre har avkomene bare en litt økt risiko for å utvikle sykdommen selv. Kardiomyopatier med genetisk årsak er ofte tilstede fra fødselen. Imidlertid kommer klager ofte først senere, for eksempel i ung voksen alder.
Vitenskapelige studier de siste årene avslører flere og flere endringer i genomet. Disse genetiske defektene svekker for eksempel dannelsen av spesielle proteiner ved hypertrofisk kardiomyopati. Dette forstyrrer strukturen og stabiliteten til den minste muskel -enheten (sarkomeren) og til slutt funksjonen til hjertemuskelen.
Den eksakte årsaken til primær genetisk kardiomyopati er stort sett ukjent. Leger snakker da om idiopatisk kardiomyopati. For eksempel, hos omtrent halvparten av pasientene med restriktiv kardiomyopati, er det ingen årsak til sykdommen.
Årsaker til sekundære kardiomyopatier
Det er mange sykdommer som skader hjertet så vel som andre organer og dermed forårsaker kardiomyopati. Noen medisiner kan også forårsake kardiomyopati, for eksempel noen legemidler mot kreft.
Årsakene til sekundære kardiomyopatier er forskjellige og inkluderer blant annet:
- Autoimmune sykdommer (f.eks. Sklerodermi, systemisk lupus erythematosus, revmatoid artritt)
- Sykdommer der visse stoffer akkumuleres i hjertemuskelen (f.eks. Amyloidose, hemokromatose)
- Betennelse (f.eks. Sarkoid, infeksjoner som forårsaker myokarditt)
- Tumorsykdommer eller behandling av dem (f.eks. Stråling, kjemoterapi)
- Uttalt vitaminmangel (f.eks. Alvorlig vitamin C -mangel ved skjørbuk eller alvorlig vitamin B -mangel i beriberi)
- Sykdommer som først og fremst påvirker nervesystemet (f.eks. Friedreichs ataksi) og / eller skjelettmuskler (f.eks. Duchenne muskeldystrofi)
- Metabolske forstyrrelser (f.eks. Diabetes mellitus, alvorlig skjoldbruskkjerteldysfunksjon)
- Narkotika, forgiftning (giftig kardiomyopati)
Hvis leger gjenkjenner årsaken til kardiomyopati, starter de umiddelbart behandling. Dette forhindrer sykdommen i å utvikle seg. Med idiopatiske kardiomyopatier kan til syvende og sist bare symptomene lindres.
Kardiomyopati: undersøkelse og diagnose
Hvis det er mistanke om kardiomyopati, hjelper forskjellige undersøkelsesmetoder til å identifisere sykdommen og om nødvendig årsakene til den.
Medisinsk historie og fysisk eksamen
Legen spør pasienten først om deres medisinske historie. For å gjøre dette stiller han forskjellige spørsmål, for eksempel:
- Hva er klagene?
- Når skjer de?
- Hvor lenge har de eksistert?
Siden mange kardiomyopatier delvis er arvelige, spør legen om nære slektninger som også er syke (familiehistorie). Han er også interessert i om det har vært tilfeller av plutselig hjertestans i familien.
Under den fysiske undersøkelsen tar sensoren hensyn til ulike symptomer på kardiomyopati. Noen ganger gir lytte til hjertet de første ledetrådene (auskultasjon). Visse blodverdier (spesielle proteiner som antistoffer og proBNP) hjelper også til med å vurdere mulig hjerteskade.
Apparativ diagnostikk
Spesialisert medisinsk utstyr spiller en avgjørende rolle for diagnostisering av kardiomyopati. Dette inkluderer:
- Ultralydundersøkelse av hjertet (ekkokardiografi), ved hjelp av hvilken man kan bestemme tykkelsen og mobiliteten til hjertemuskelen samt hjerteklaffsykdommer. Denne teknikken kan også brukes av leger for å måle hvor mye blod som pumpes fra venstre ventrikkel inn i kroppens sirkulasjon.
- Elektrokardiogram (EKG), som registrerer hjertets elektriske aktivitet. Den registrerer linjeforsinkelser eller hjertearytmier. En slik måling er også mulig over en lengre periode (langsiktig EKG) eller under stress (stress EKG).
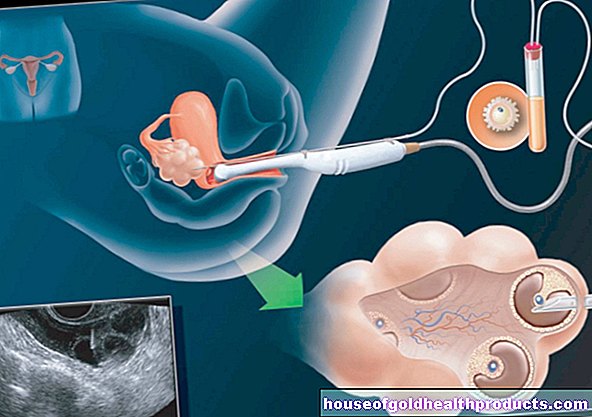
- Hjertekateterundersøkelse: Legen skyver et tynt plastrør gjennom et kar inn i hjertet. Han kan utføre forskjellige målinger via røret, f.eks. Hvilke trykk som råder i de forskjellige hjerteseksjonene og blodårene nær hjertet.
- Biopsi av hjertemuskelen: Som en del av hjertekateterundersøkelsen kan en liten bit av hjertemuskelen også fjernes og deretter undersøkes under mikroskopet. På denne måten kan det være mulig å se hvordan strukturen i hjertemuskelen har endret seg.
- Bilder av hjertet ved hjelp av røntgen-, CT- eller MRT-opptak: Røntgen gir et førsteinntrykk, med computertomografi (CT) eller magnetisk resonans-tomografi (MRT, atomspinn) kan hjertet deretter vises mer detaljert .
I noen former for kardiomyopati er genene som kan modifiseres for å forårsake sykdommen kjent. Spesielle genetiske tester kan brukes til å undersøke en pasient for slike mutasjoner.
Kardiomyopati: behandling
Ideelt sett identifiserer leger årsaken til kardiomyopati og behandler den deretter (årsaksterapi). Imidlertid er utløsende faktorer ofte ikke kjent eller kan ikke behandles. I slike tilfeller prøver leger å lindre symptomene (symptomatisk terapi).
Årsaksterapi for kardiomyopati
I kausal terapi foreskriver legene for eksempel medisiner. De eliminerer infeksjoner, hemmer autoimmune reaksjoner og reduserer forstyrrede metabolske prosesser. Vitaminmangel kan kompenseres. Ytterligere skade fra en viral hjertemuskelbetennelse kan forhindres gjennom konsekvent fysisk tilbakeholdenhet.
Symptomatisk terapi for kardiomyopati
Ofte, med kardiomyopati, kan leger bare prøve å lindre symptomer og forhindre mulige komplikasjoner. Viktige terapeutiske strategier er:
- Behandling av effektene av hjertesvikt: Leger bruker forskjellige medisiner som diuretika, ACE -hemmere eller betablokkere for å lindre hjertet
- Forebygging av hjertearytmier: Legemidler som betablokkere og spesielle antiarytmika kan hjelpe.
- Forhindre dannelse av blodpropper i hjertet: Dette gjøres ved å ta antikoagulantia regelmessig.
- Fysisk stress i moderate mengder og kun i samråd med lege.
I noen tilfeller må leger også operere. For eksempel fjerner de deler av hjertemuskelen (myektomi). I noen tilfeller implanterer de en pacemaker eller defibrillator. Som en siste utvei, hvis andre behandlinger ikke lenger hjelper, er det eneste gjenværende alternativet en hjertetransplantasjon.
Trening for kardiomyopati
Hvorvidt og i hvilken form trening er mulig med kardiomyopati, avhenger av sykdommens type og alvorlighetsgrad.
Anbefalingene for fysisk aktivitet varierer mye, avhengig av pasientens sykdom og individuelle helse.Noen mennesker kan dyrke sport med lav intensitet etter å ha konsultert lege. Andre pasienter har så stor risiko for plutselig hjertedød at fysisk anstrengelse kan bli farlig.
Når det gjelder noen kardiomyopatier, er effekten av trening på sykdomsforløpet og prognosen ennå ikke undersøkt. For eksempel undersøker forskere for tiden hvordan utholdenhetstrening påvirker pasienter med utvidet kardiomyopati (DCM).
Før pasienter med hjertemuskelsykdom begynner med fysisk aktivitet, bør de alltid konsulteres med legen for å unngå unødvendige risikoer.
Hvis sykdommen tillater lett fysisk aktivitet, bør pasienten trene 30 minutter med lav intensitet utholdenhetstrening omtrent tre ganger i uken. Sport som er godt egnet for hjertepasienter er for eksempel:
- (rask gange
- Turgåing eller stavgang
- jogge
- Sykling (på flat) eller ergometer trening
- gå
- svømme
Øk daglig aktivitet
De som ikke kan drive utholdenhetsidrett på grunn av sykdom, har godt av mer trening i hverdagen. Fordi det ikke trenger å være en svett trening for å forbedre hjertets helse. Det fungerer til og med på siden.
Her er noen tips for en mer aktiv livsstil som ikke belaster hjertet:
- Gå korte distanser
- Gå av kollektivtransport ett stopp tidligere enn normalt og øk dermed distansen
- Kjør sykkelen til jobb
- For kontorarbeidere: jobber av og til stående
- Ta trappene i stedet for heisen (hvis hjertesykdommen tillater denne belastningen)
- Bruk en skritteller som motiverer sporing til å bevege deg mer
Men det samme gjelder hverdagslige aktiviteter: Du bør diskutere med kardiologen på forhånd hvilken mengde trening som er bra for deg og ikke overbelaster hjertet ditt.
Kardiomyopati: sykdomsforløp og prognose
Kardiomyopatier er for det meste alvorlige sykdommer. Det kan bare sjelden kureres, og i mange tilfeller blir helsen til de som rammes stadig dårligere. En generell uttalelse om forventet levealder er ikke mulig. Prognosen avhenger sterkt av typen og stadiet av hjertemuskelsykdommen.
Mens pasienter med mildt uttalt hypertrofisk kardiomyopati har en nesten normal levealder, er utvidet og restriktiv kardiomyopati mye verre. Uten hjertetransplantasjon dør en stor andel av pasientene de første ti årene etter diagnosen.
Arytmogen høyre ventrikkelkardiomyopati har heller ingen god prognose. Uten behandling dør rundt 70 prosent av de berørte de første ti årene etter diagnosen. Imidlertid, hvis arytmi kan undertrykkes, er forventet levealder neppe begrenset med denne formen.
Noen ganger merker de berørte nesten ikke hjertemuskelsykdommen eller ikke i det hele tatt i livet. Da blir spesielt de plutselige arytmiene ved kardiomyopati farlige.
Tags.: tenner hår intervju









.jpg)