Oslers sykdom
Ricarda Schwarz studerte medisin i Würzburg, hvor hun også fullførte doktorgraden. Etter et bredt spekter av oppgaver innen praktisk medisinsk opplæring (PJ) i Flensburg, Hamburg og New Zealand, jobber hun nå med neuroradiologi og radiologi ved Tübingen universitetssykehus.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.Oslers sykdom er en sjelden arvelig sykdom der unormalt utvidede blodkar utvikler seg i forskjellige deler av kroppen. Disse karene er lett sårbare, og derfor oppstår blødninger ofte, for eksempel i form av neseblod. En kur er ikke mulig ennå. Imidlertid gjør forskjellige symptomatiske behandlingsalternativer det mulig for de fleste å leve et stort sett normalt liv. Her kan du lese alt du trenger å vite om Oslers sykdom.
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. I78

Oslers sykdom: beskrivelse
Oslers sykdom (Rendu-Osler-Weber syndrom) ble oppkalt etter oppdageren og er også kjent som arvelig hemorragisk telangiectasia (HHT). Dette begrepet skjuler allerede de viktigste egenskapene til denne sykdommen:
"Arvelig" betyr at det er en arvelig sykdom. Begrepet "hemorragisk" er avledet fra det greske "haima" (blod) og "rhegnynai" (strømning) og beskriver blødningen som oppstår ved Oslers sykdom, for eksempel neseblod, hoste opp blod eller gastrointestinal blødning. Ordet "telangiectasia" kommer også fra gresk: "telos" (bred), "angeion" (fartøy) og "ektasis" (ekspansjon). Dette beskriver de røde, punktformede hudsymptomene som er spesielt synlige i ansiktet. Dette er patologiske forstørrelser av de minste blodårene (kapillærene).
Det er ingen pålitelige data om forekomsten av Oslers sykdom. Deutsches Ärzteblatt beskriver at én av 10 000 mennesker er rammet av denne sykdommen. Totalt sett er dette en sjelden sykdom. Oslers sykdom er imidlertid mer vanlig i Frankrike, Danmark og Japan.
Oslers sykdom: symptomer
Symptomene på Oslers sykdom kan være svært forskjellige. Det første symptomet er vanligvis tungt og regelmessig tilbakevendende neseblod. Det skjer vanligvis før 20 år. Først senere vises de typiske punktformede vasodilatasjonene (telangiectasias) i ansiktet, fingrene og andre deler av kroppen.
I tillegg påvirker Oslers sykdom leveren hos 80 prosent av pasientene, mage -tarmkanalen hos 44 prosent, lungene i 33 prosent og hjernen i opptil 15 prosent. I de fleste tilfeller utvikler det seg kortslutningsforbindelser mellom arterier og vener. Som et resultat drenerer blodet fra arteriene (høyt trykk) inn i venene (lavt trykk), og fyller venene overdrevent med blod. Venene er overbelastet av den økte blodstrømmen og det oppstår blodbelastning i venene. Avhengig av det berørte organet kan denne venetetningen ha forskjellige konsekvenser.
Neseblod
Epistaxis er det typiske symptomet på Oslers sykdom: Hos opptil 90 prosent av pasientene forekommer spontane, tunge og ofte tilbakevendende neseblod i løpet av sykdommen. Det er ingen spesifikk utløser som en ulykke eller et fall. Neseblod er vanligvis et av de første symptomene på sykdommen, som vanligvis oppstår opp til 20 år. I sjeldne tilfeller manifesterer det seg også etterpå.
Telangiectasia
Dette forstås å bety utvidede kapillærer. Ved Oslers sykdom fremstår telangiektasier som små, rødlige, punktlignende flekker på huden. Siden Oslers sykdom er en systemisk sykdom, kan den i prinsippet forekomme hvor som helst på kroppen. Spesielt vanlige steder er ansiktsområdet (kinn, lepper, tunge, nese eller ører) og fingrene (her spesielt på fingertuppene).
lever
Leveren er også påvirket hos om lag 80 prosent av pasientene til Oslers sykdom. Det er kortslutningsforbindelser mellom arterier og vener (shunts). I de aller fleste tilfellene fører ikke disse vaskulære endringene til symptomer. I sjeldne tilfeller kan imidlertid hjertesvikt, høyt blodtrykk i levervenen eller galdebelastning utvikle seg. Blodet kan sikkerhetskopiere i lungene (kortpustethet), lever (med symptomer på hepatisk venøs hypertensjon) eller bena (hovne ben, ødem).
Høyt trykk i levervenen ved Oslers sykdom kan omgå blodkar og føre til blødning (oppkast av blod). I tillegg kan ascites dannes og leverens avgiftningsfunksjon kan svekkes. Det er også mulig at koagulasjonsfaktorene som dannes i leveren bare produseres i begrenset omfang, noe som betyr at blødning lettere kan oppstå. Du kan legge merke til en galhet når huden og det hvite i øynene blir gule. Huden klør ofte ubehagelig. Avføringen kan være misfarget og urinen kan se brunaktig ut.
Mage-tarmkanalen
Telangiectasias kan også finnes i mage -tarmkanalen ved Oslers sykdom. De utvikler seg vanligvis med alderen og kan forårsake gastrointestinal blødning. Dette kan forårsake svart misfarging (tarry avføring) eller blod på avføringen. Gjentatt kraftig blødning kan forårsake anemi.
lunge
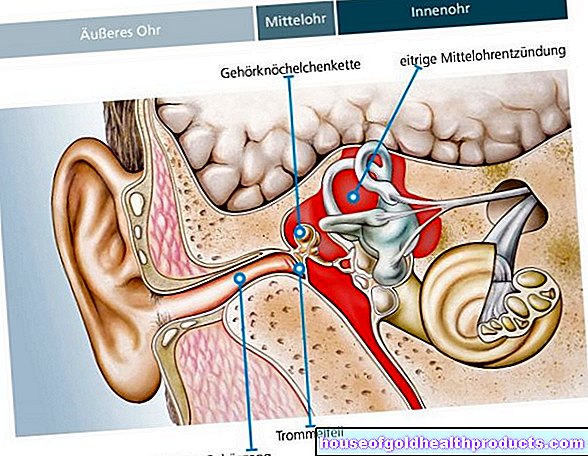
Kortslutningsforbindelser mellom arterielle og venøse blodkar-systemer i lungene er vanligvis større og er kjent som pulmonale arteriovenøse misdannelser (PAVM). De forekommer hos omtrent en tredjedel av mennesker med Oslers sykdom og kan føre til hoste opp blod.
I tillegg er det økt risiko for såkalte paradoksale embolier med Oslers sykdom. Som regel dannes tromboser (blodpropper) i venene. Hvis de løsner og blir feid bort i blodet som en emboli, når de normalt bare lungekarene via høyre hjerte, hvor de kan blokkere lungekarene (lungeemboli). Embolien kommer imidlertid ikke lenger inn i venstre hjerte og dermed heller ikke inn i arteriekarene. Organer som mottar arterielt blod fra venstre hjerte, er derfor vanligvis upåvirket av slike embolier.
Sentral nervesystem
Symptomer på sentralnervesystemet ved Oslers sykdom oppstår hovedsakelig fra kortslutningsforbindelser i lungene. Materiale som transporteres bort fra lungeårene kan føre til akkumulering av bakteriell pus eller slag. Imidlertid kan det ved Oslers sykdom også være direkte kortslutningsforbindelser mellom arterier og vener i hjernen. De fører for det meste til hodepine, anfall og blødninger.
Oslers sykdom: årsaker og risikofaktorer
Oslers sykdom skyldes en genetisk forandring som kan arves uavhengig av kjønn. Dette betyr: Hvis en av foreldrene lider av Oslers sykdom, er det 50 prosent sjanse for at barnet også har den genetiske disposisjonen for Oslers sykdom. En genbærer har ikke alltid alle symptomene på sykdommen (ufullstendig penetrasjon).
Oslers sykdom: undersøkelser og diagnose
Hvis en pasient lider av symptomer på Oslers sykdom, må legen sjekke de såkalte Curaḉao-kriteriene. Det er fire typiske kriterier for Oslers sykdom. For at en pålitelig diagnose av Oslers sykdom skal kunne stilles, må minst tre av disse kriteriene være oppfylt. Hvis bare to av kriteriene er positive, antyder dette bare mistanken om sykdommen, slik at ytterligere undersøkelser er nødvendige. Hvis bare ett kriterium gjelder, er det mest sannsynlig ingen Oslers sykdom.
1) neseblod
Med Oslers sykdom lider de berørte av tilbakevendende neseblod som oppstår uten en spesifikk utløser (for eksempel et fall).
2) telangiectasia
Legen sjekker om leppene, munnhulen, nesen og fingrene viser røde, punktformede vaskulære forstørrelser. Det karakteristiske for telangiektasi ved Oslers sykdom er at de forsvinner når du trykker på dem med en gjennomsiktig gjenstand (f.eks. En glassspade).
3) Involvering av de indre organene
Ulike undersøkelser kan være nødvendige for å finne ut om indre organer som lunger, lever eller mage -tarmkanalen også påvirkes: Hvis legen rapporterer anemi (anemi) forårsaket av åpenbart eller ubemerket blodtap (f.eks. Blødning fra tarmen) mistenkt for å ha Osler sykdom, han trekker blod. Dette brukes til å bestemme nivået av hemoglobin (Hb) i blodet, som er for lavt i anemi. For å oppdage vasodilatasjon i mage -tarmkanalen er det nødvendig med mage og koloskopi. Legen kan bestemme vaskulære endringer i leveren med ultralyd (sonografi). Endringer i lungene eller hjernen kan sees på en datastyrt (CT) eller magnetisk resonansavbildning (MR) skanning. For å kunne se fartøyene bedre, injiseres noe kontrastmiddel i en vene før undersøkelsen.
4) Forholdet til Oslers sykdom
Hvis et annet førstegradsrelatert familiemedlem (mor, far, søsken, barn) har sykdommen, er dette kriteriet oppfylt.
Selv om diagnosen Oslers sykdom hovedsakelig er basert på Curaḉao -kriteriene, kan det i dag også gjøres en genetisk diagnose fra en blodprøve. Det utføres hovedsakelig hos personer med en mer alvorlig sykdom med lungebetennelse eller hvis det er en typisk genetisk endring hos berørte familiemedlemmer.
Oslers sykdom: behandling
De to hovedproblemene med Oslers sykdom er på den ene side de patologisk forstørrede karene som det kan blø regelmessig fra. På den annen side kan kortslutningsforbindelser (anastomoser) i indre organer skade organfunksjonen til de berørte organene (spesielt lungene og leveren) og føre til alvorlig blødning. Behandlingsmålene inkluderer derfor først og fremst utslettelse av potensielle blødningskilder (spesielt nesen) og, om nødvendig, eliminering av vaskulære kortslutninger (for eksempel i lungene) med kirurgiske teknikker. Ulike medisiner utfyller disse tiltakene.
Behandling av neseblod
Hyppig neseblod er spesielt belastende for de som rammes. Oslers sykdom behandles med følgende tiltak:
Nesesalver og nesepakning
Nesesalver kan brukes for å forhindre hyppig neseblod forbundet med Oslers sykdom. De fukter slimhinnen i nesen, reduserer risikoen for at den rives og bløder. Ved akutt, kraftig blødning kan en nesepakning være nødvendig. En tamponade er et fyllstoff som stoppes i neseboret for å stoppe blødningen. Den kan være laget av forskjellige materialer, men den skal være enkel å løsne fra neseslimhinnen. Tamponader spesielt utviklet for neseblod er tilgjengelig på apotek.
Koagulasjon
Hvis neseblod ikke kan behandles tilstrekkelig med salver og tamponader, kan utvidede blodårer i nesen slettes med laser eller elektrisk prosedyre. Dette kan imidlertid skade neseseptumet, noe som igjen kan føre til kraftige blødninger.
Hudtransplantasjon
Hvis neseveggen er nesten fullstendig gjennomsyret av vasodilatasjon som er typisk for Oslers sykdom, kan det utføres et hudtransplantat. Først fjernes neseslimhinnen og erstattes deretter med hud fra låret eller med munnslimhinne. Med denne prosedyren forsvinner nesebloden relativt pålitelig. Imidlertid kan en tørr nese med skorpe og skorpe og tap av lukt oppstå.
Operativ neselukning
Hvis symptomene er ekstremt uttalte, kan nesen lukkes helt kirurgisk. Dette forhindrer at neseblod oppstår. De berørte må imidlertid puste gjennom munnen resten av livet. Denne prosedyren er hovedsakelig egnet for personer med Oslers sykdom som må ta blodfortynnende medisiner og som knapt kan stoppe neseblod.
Medisinering
Hvis pasienter med Oslers sykdom lider av tilbakevendende neseblod, kan legemiddelbehandling også være nyttig. For eksempel kommer den aktive ingrediensen tranexaminsyre, som tas oralt i form av tabletter, til vurdering. Tranexaminsyre forhindrer at blodproppene dannes når blodproppene løses opp igjen.
Behandling av leversymptomer
Leverinvolvering i Oslers sykdom bør behandles med medisiner så lenge som mulig for å unngå kirurgiske inngrep på grunn av høy risiko for blødning. For eksempel kan betablokkere senke et eksisterende høyt blodtrykk i portalvenen. Ytterligere behandlingsalternativer avhenger av de enkelte klagene. Endoskopisk lukking av de endrede leverkarene eller i ekstreme tilfeller levertransplantasjon er forbundet med høy risiko og bør derfor ikke utføres ved Oslers sykdom.
Behandling av symptomer på mage -tarmkanalen
Hvis telangiektasi i mage -tarmregionen fører til anemi (anemi), bør jern erstattes med et kapselpreparat eller en infusjon. I sjeldne tilfeller er det nødvendig med blodoverføringer for å behandle anemi. Hvis forstørrede eller blødende kar oppdages under en koloskopi, kan de bli utslettet under koloskopien. Det er også bevis på at terapi med kvinnelige kjønnshormoner (østrogener og gestagener) forbedrer hemostase i mage -tarmkanalen. Disse hormonene stimulerer dannelsen av koagulasjonsfaktorer i leveren, som er ansvarlige for blodpropp. Hvis flere av koagulasjonsfaktorene sirkulerer i blodet, forbedrer dette kroppens egen hemostase. Imidlertid er dette behandlingsalternativet bare mulig for pasienter fra Oslers sykdom fra overgangsalderen.
Behandling av lungesymptomer
Hvis det er uttalte vaskulære shorts (anastomoser) i lungene ved Oslers sykdom, kan disse lukkes som en del av en kateterundersøkelse. For å gjøre dette, er lårarterien søkt i lysken. Med et lite rør (kateter) kan legen deretter trenge gjennom det vaskulære systemet til den tilsvarende vaskulære endringen. Dette lukkes med en liten trådspiral eller en ballong. Dette påvirker ikke blodtilførselen til lungene.
Behandling av symptomer på sentralnervesystemet
Hvis blodårene i hjernen endres unormalt, kan de behandles med nevrokirurgiske tiltak. Mulige behandlingsalternativer bør diskuteres med nevrologer (nevrologer), nevrokirurger og radiologer og er alltid individuelle.
Oslers sykdom: sykdomsforløp og prognose
Siden Oslers sykdom er en genetisk sykdom, er en kur i smalere forstand ikke mulig. De symptomatiske behandlingstiltakene som presenteres gjør imidlertid at de fleste som lider av Oslers sykdom kan leve et stort sett normalt liv. Pasienter med kjente kortslutningsforbindelser i lungene bør bare avstå fra å dykke med trykkluftsylindere, da livstruende luftemboli kan forekomme oftere.
Med regelmessige medisinske kontroller kan mulige komplikasjoner som involverer de indre organene vanligvis raskt identifiseres og behandles før de forårsaker symptomer. Lungearterielle venøse misdannelser kan forstørres med alderen og under graviditeten og forårsake alvorlige blødningsproblemer.
Samlet sett er sykdomsforløpet og prognosen ikke den samme hos alle Oslers sykdomspasienter. Spekteret av mulige klager spenner fra bare små begrensninger til livstruende komplikasjoner som følge av Oslers sykdom.
Tags.: tenåring graviditet fødsel laboratorieverdier