Sårhelingsforstyrrelse
Clemens Gödel er frilanser for det medisinske teamet
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.Hvis såret ikke helbreder skikkelig, blir helingsprosessen for et sår forsinket og det kan bli infisert. En slik lidelse oppstår ofte med et svekket immunsystem og etter kirurgiske inngrep. I disse tilfellene må spesiell sårbehandling startes, ellers truer de alvorligste komplikasjonene. Her kan du lese alt du trenger å vite om symptomer, diagnose og behandling av sårhelingsforstyrrelser!
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. T89T79T81
Sårheling: beskrivelse
Et sår er en avskjæring av sammenhengende vev på den ytre eller indre overflaten av kroppen. Hvis et sår ikke leges eller bare leges dårlig, snakker man om en sårhelingsforstyrrelse. Disse inkluderer blant annet dannelse av blåmerker, ansamlinger av sårutskillelse under et sår (seroma), divergens av sårkantene, sårsprekker og fremfor alt infeksjoner.
Ved et kronisk sår blir kohesjonen til den indre eller ytre hudbarrieren og de underliggende strukturene per definisjon avbrutt i minst åtte uker.
Hendelse
Mellom tre og ti prosent av sårene gror ikke over lang tid. Rundt en prosent av den totale befolkningen har et kronisk sår. I Tyskland sies det at opptil tre millioner mennesker lider av sårheling. Dette er en av de vanligste komplikasjonene ved en operasjon. Ved vaskulær kirurgi forekommer sårhelingsforstyrrelser hos opptil 20 prosent av alle opererte. Personer over 60 år har tre ganger så stor sannsynlighet for å ha sårhelingsforstyrrelser som yngre. Rundt 40 prosent av de langsiktige sengeliggende lider av et såkalt decubitus-sår-et sår som er helbredende forårsaket av liggesår.
Problemet med en sårhelingsforstyrrelse er også risikoen for gjentakelse. Siden det vanligvis oppstår på grunnlag av eksisterende underliggende sykdommer, oppstår sårhelingsforstyrrelser gjentatte ganger i over 60 prosent av tilfellene.
Sårheling
Du kan lese om den komplekse helingsprosessen til et sår i artikkelen Sårheling.
Sårheling: symptomer
Hovedsymptomet på en sårhelingsforstyrrelse er sårdefekten, som kan vise seg på forskjellige måter. I tillegg er det vanligvis (alvorlig) smerte og blødning. I tillegg til selve sårhelingsforstyrrelsen kan det oppstå andre skader som bein, vaskulær eller nerveskade. Blod- og lymfesirkulasjonsforstyrrelser gjør helingsprosessen vanskeligere og fører til ytterligere symptomer som lymfødem.
Hvis såret er infisert, er såret rødt, overopphetet og stinkende. Utslippet fra såret øker betydelig og smerter (trykk) oppstår. Omgivende lymfeknuter kan hovne opp (smertefullt) som et tegn på immunreaksjonen. Hvis det også er feber, kan dette være en indikasjon på farlig blodforgiftning (sepsis).
Sårheling: årsaker og risikofaktorer
Dårlig sårheling skyldes en rekke faktorer. Ofte er det på grunn av en kronisk sykdom at et sår ikke lukker seg. Det skilles mellom lokale (dvs. i sårområdet) og systemiske årsaker til sårhelingsforstyrrelser.
Ugunstige sårforhold
Den viktigste lokale risikofaktoren for svekket sårheling er ugunstige sårtilstander. Spesielt brede, forslåtte, tørre eller skitne sår, som også kan være infisert, helbreder vanligvis dårlig. Utviklingen av pus og et blåmerke gjør helingsprosessen enda vanskeligere. I tillegg helbreder glatte kutt vanligvis bedre enn bittsår og små og overfladiske sår leger bedre enn store og dype sår.
Sømmer og bandasjer
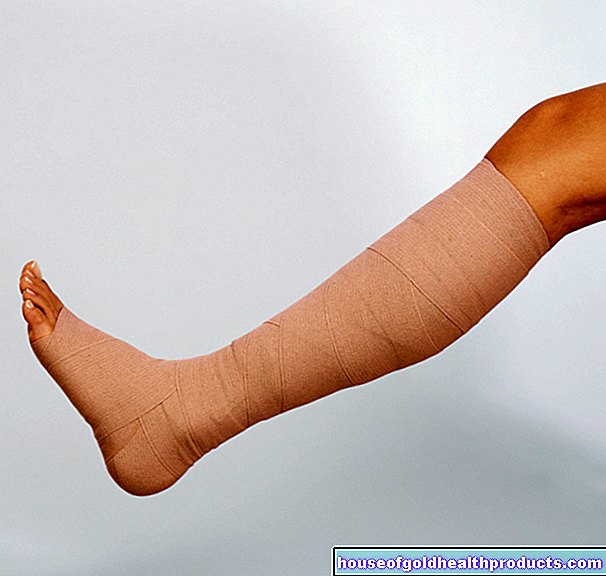
Tilstrekkelig oksygen må kunne nå såret. Et feil valg av dressing eller en søm som er for stram, kan begrense oksygentilførselen. Valget av sårforbinding er derfor av avgjørende betydning for helingsprosessen. Bandasjen skal beskytte mot uttørking, tillate tilstrekkelig oksygenforsyning og ikke feste seg til et nytt hudlag.
Når såret er blitt sydd, er det viktig å finne riktig tidspunkt for å trekke i tråden (med mindre det er brukt selvoppløselige suturer). Hvis suturene trekkes for tidlig, kan såret rive opp igjen. Hvis tråden trekkes for sent, favoriserer det imidlertid utvikling av infeksjoner og hindrer den endelige sårlukking.
alder
Sår pleier å gro dårligere i alderdommen enn i yngre år. Dette skyldes imidlertid også de hyppigere medfølgende sykdommene.
Underliggende sykdommer
De vanligste systemiske årsakene til sårhelingsforstyrrelser er diabetes mellitus (spesielt diabetisk fotsyndrom) og vaskulære sykdommer - spesielt kronisk venøs insuffisiens (CVI, kronisk venøs insuffisiens) og perifer arteriell okklusiv sykdom (PAD).
Andre sykdommer som kan føre til svekket sårheling er hudsykdommer, kroniske smertesykdommer, svulster (og behandling med stråling og kjemoterapeutiske midler), høye bilirubin- og ureanivåer, anemi og dehydrering. Videre fremmer forstyrrelser i immunsystemet og alvorlige infeksjoner (som tuberkulose, syfilis, HIV og andre virusinfeksjoner) også svekket sårheling.
Totalt sett fører ubalanser i nesten alle systemer i menneskekroppen til sårhelingsforstyrrelser, inkludert hormonelle (for eksempel Cushings sykdom) og psykologiske lidelser (som demens, stoffmisbruk). Et sår vil ikke gro hvis slike ubalanser ikke blir korrigert.
røyking
Røyking er en viktig risikofaktor for sårheling. En studie viste at 50 prosent av røykere sammenlignet med 21 prosent av ikke-røykere led av en sårhelingsforstyrrelse etter operasjonen.
næring
Kosthold spiller også en stor rolle, ettersom proteiner, vitaminer, mineraler og sporstoffer er viktige for helbredelsesprosessen. For lite kaloriinntak i tillegg til å være veldig overvektig favoriserer en sårhelingsforstyrrelse. Sår leger ikke godt hvis proteiner og deres bestanddeler, aminosyrene, mangler for vevsgenerering. En proteinmangel kan også forekomme, for eksempel hvis leveren ikke produserer nok protein. Proteinmangelsituasjoner oppstår også ved ondartede svulstsykdommer.
Postoperativ sårbehandling
Hvorvidt et sår leges godt etter en operasjon, avhenger ikke bare av kirurgens dyktighet, men også av postoperativ sårbehandling og omsorg. Et sår gror ikke etter en operasjon hvis pasientens posisjon blir neglisjert - hvis pasienten ligger konstant på såret, fører den vedvarende trykkbelastningen til svekket sårheling.
Hvis fremmedlegemer som proteser installeres under en operasjon, kan en forsvarsreaksjon av kroppen i tillegg hindre helbredelsesprosessen. Den generelle regelen er: Spesielt lange operasjoner og høyt blodtap under operasjonen favoriserer en sårhelingsforstyrrelse.
Medisinering
Forsiktighet anbefales også med legemidler som direkte eller indirekte kan forsinke helingsprosessen. Disse inkluderer for eksempel kortikoider, kreftmedisiner, psykofarmaka og antikoagulantia.
Pasientens samarbeid
Sist men ikke minst spiller også samarbeidet til pasienten en avgjørende rolle. Bare en konsekvent overholdelse av den foreskrevne behandlingen kan forhindre sårhelingsforstyrrelse eller gjøre behandlingen til en suksess.
Sårheling: undersøkelser og diagnose
Spesialister på sårhelingsforstyrrelser er hudleger (hudleger) for overfladiske sår og kirurger for indre sår. Hvis såret treffer etter en operasjon, bør du først kontakte kirurgen. Først og fremst vil legen vanligvis stille følgende spørsmål, blant andre:
- Hvor lenge har dette såret eksistert?
- Hvordan oppsto såret?
- Lider du av smerter eller feber?
- Har såret leget bedre i mellomtiden?
- Har du allerede opplevd lidelser i sårheling?
- Har du noen tidligere sykdommer?
- Har du reagert (også allergisk) på en sårbehandling?
Ved hjelp av den tidsmessige avgrensningen av sårets varighet kan såret klassifiseres som akutt eller kronisk. Spørsmålet om feber og måling av kroppstemperatur er viktig for å oppdage mulig blodforgiftning (sepsis) så tidlig som mulig.
Etter intervjuet vil legen undersøke og undersøke såret. Han sjekker om blodstrøm, motorikk og følsomhet opprettholdes rundt det berørte området. Ved nærmere undersøkelse av sårhelingsforstyrrelsen må det vurderes hvor dypt såret ekspanderer og hvilke strukturer som påvirkes. For eksempel, hvis såret har nådd beinet, er det fare for beinbetennelse. Denne såkalte osteitt eller osteomyelitt kan ha alvorlige konsekvenser.
Det er også viktig å vurdere tilstanden til såret. Legen må blant annet ta hensyn til pus, rødhet og dødt vev. På denne måten kan han vurdere om såret er aseptisk (bakteriefritt), forurenset eller septisk (infisert). Til slutt vil han grovt bestemme sårhelingsfasen for terapeutiske og prognostiske formål.
Ytterligere undersøkelser er nødvendige for større og mer alvorlige sårhelingsforstyrrelser.
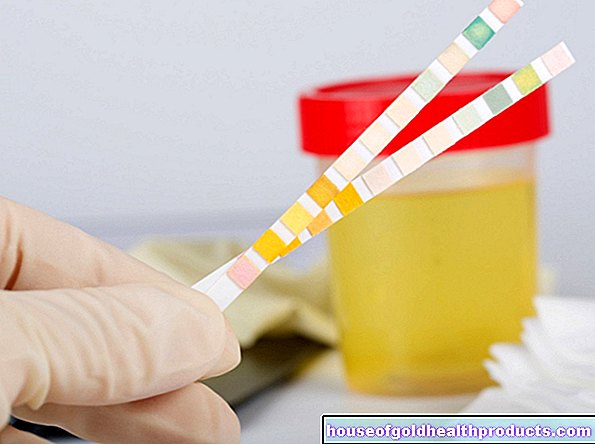
Blodprøve
En blodprøve kan indikere en infeksjon og vil tillate en vurdering av røde og hvite blodlegemer og blodplater.
Imaging
Ved dypere og indre sår samt mistanke om fremmedlegemer eller beinbrudd, bør avbildning utføres som en del av diagnosen diagnosen sårheling: Først og fremst kan en ultralydundersøkelse hjelpe. Hvis såret ikke er overfladisk, må omfanget estimeres ved hjelp av computertomografi (CT), magnetisk resonansavbildning (MR) eller røntgenstråler.
Sårpinne / biopsi
Hvis det er mistanke om en sårinfeksjon, må en vattpinne tas. Dette brukes til å bestemme den eksakte typen patogen og for å avklare om det er resistent mot visse antibiotika. Enhver antibiotikabehandling bør bare startes etter at en sårpinne er tatt, ellers vil resultatet bli forfalsket.
Hvis såret er mistenkt for å være en tumorøs prosess, skal sårmateriale fjernes for en (histo) patologisk undersøkelse (biopsi).
Differensialdiagnose
En viktig alternativ diagnose til en sårhelingsforstyrrelse er pyoderma gangrenosum, som ofte oppstår i forbindelse med revmatoid artritt, kroniske tarmsykdommer, sykdommer i det hematopoietiske systemet og også med (medisinsk) undertrykkelse av immunsystemet. Oftest er det på nedre ekstremitet. Pyoderma gangrenosum kan ligne en sårhelingsforstyrrelse, men det er en dyp betennelse som også påvirker fettvev og blodårer. Siden det ikke er noen klare diagnostiske markører, er pyoderma gangrenosum en diagnose av ekskludering (pyoderma gangrenosum kan bare antas hvis alle andre sykdommer med lignende symptomer er ekskludert).
Sårheling: behandling
En sårhelingsforstyrrelse krever spesifikk behandling for å unngå alvorlige konsekvenser. Kompliserte sårhelingsforstyrrelser bør behandles på et spesielt sårsenter.
Bekjemper årsaken
En rekke årsaker til en sårhelingsforstyrrelse kan i det minste delvis bekjempes. Med dette i bakhodet er det viktig å identifisere den underliggende årsaken til forsinkelsen i helbredelsesprosessen. For eksempel bør behandlingen av diabetes mellitus stoppes bedre. Et sår gror ikke eller leges med vanskeligheter hvis det underliggende problemet vedvarer.
Hvis det er underernæring eller underernæring, må ernæringsbehandling startes i tillegg til lokal sårbehandling for å kompensere for underskudd. Såkalt supplementmat er også egnet for sårhelingsforstyrrelser.
Sårhygiene
Det avgjørende målet med lokal terapi er å muliggjøre en problemfri helingsprosess og forhindre skadelig påvirkning. Sårhygiene spiller en veldig viktig rolle, ikke bare på selve såret, men også på sårkantene og i umiddelbar nærhet. På den ene siden skal sår holdes rene, men på den andre siden bør de ikke rengjøres eller desinfiseres for intensivt. Skylling med sterilt (salt) vann eller sårbad (med vann fra springen ved kroppstemperatur) anbefales ofte. For å forhindre lokale reaksjoner bør det ikke brukes aggressive skylleløsninger. Spesielle midler bør bare brukes i samråd med legen. Bare preparater som er godkjent for direkte sårpåføring er egnet. Jod kan forårsake celledød og må derfor brukes med forsiktighet, spesielt ved den første behandlingen.
Debridement
Såkalt debridement er en veldig viktig del av sårpleien for å skape et optimalt sårbed for sårheling. Debridement er rensing av såret og tilhørende (kirurgisk) fjerning av dødt vev (nekrose), plakett og fremmedlegemer fra såret.
Dette er spesielt indikert ved alvorlige tegn på betennelse, systemiske infeksjoner og stor plakett samt mye dødt vev. Alt blir deretter fjernet til det er sunt vev på overflaten. Blant annet fører dette til bedre oksygentilførsel til såret.
Etter denne intensive sårrensingen må det ikke-helbredende såret rengjøres igjen og igjen, men ikke med samme intensitet. Ofte skylles såret rett og slett med sterilt (salt) vann for dette formålet.
Kirurgiske inngrep på grunn av en sårhelingsforstyrrelse inkluderer også rydding av hulrom med sårutskillelse eller store blåmerker og i alvorlige tilfeller (delvis) amputasjon av deler av kroppen, for eksempel en tå. Ved sårinfeksjon kan det også være nødvendig å (re) åpne et sår.
Kunstige enzymer (f.eks. I form av kollagenasesalver) kan også oppløse sårbelegg.
Sårputen
Valget av sårforbinding bør gjøres individuelt av en erfaren sårekspert og er ikke lett på grunn av det store antallet alternativer. Kriterier inkluderer helbredelsesfasen, infeksjonstatus og tilstedeværelsen av dødt vev. Sårbandasjer med sårhelingsforstyrrelse bør uansett gi beskyttelse mot uttørking, garantere en fuktig sårbed og ikke slippe ut fibre i såret. Samtidig bør oksygentilførselen sikres. Mange bandasjematerialer inneholder antimikrobielle ingredienser som jod, poliheksanid eller oktenidin.
Det er omtrent tre typer sårforband. Passive bandasjer gir bare beskyttelse. Forbindinger med interaktive egenskaper påvirker såret direkte (f.eks. Hydrokolloidal forbinding, vakuumterapi). Dyrkede epidermisceller eller en autolog transplantasjon er såkalte aktive sårforband.
Konvensjonelle sårforband som gasbind og fleece er vanligvis preget av deres spesielle absorberingsevne, rivemotstand og luftgjennomtrengelighet. Imidlertid bærer de risikoen for å feste seg til det nydannede hudlaget - en salvebandasje kan hjelpe mot dette. Konvensjonelle dressinger fungerer først og fremst som en første dressing.
Moderne interaktive bandasjematerialer (som hydrogeler, alginaer, skumdressinger) sikrer et gunstig, fuktig mikroklima, som gjør at bindevev og hudceller kan formere seg. Samtidig forhindres vanligvis de nye hudcellene i å feste seg til bandasjen. Ved fuktige bandasjer må balansen mellom et fuktig sårmiljø og absorpsjonen av sårvæske opprettholdes gjennom sårbandasjen. Sølvaktive kompresser er ikke bare absorberende og virker mot mikroorganismer, de reduserer også sårlukten. I alvorlige tilfeller kan sårhelingsforstyrrelser også behandles med sårdrenering eller vakuumforsegling.
Antibiotika
Hvis det er en større sårinfeksjon, kan antibiotikabehandling (antibiose) utføres. En sårpinne bør tas på forhånd for å bestemme det eksakte patogenet og eventuelle motstander. Det valgte antibiotikumet skal dekke de vanlige årsakene til sårinfeksjon som stafylokokker, streptokokker, Pseudomonas og Escherichia coli. Hvis det påvises resistente patogener (som MRSA) i såret, bør de i det minste bekjempes med vanlig vanning.
Antibiotika brukes vanligvis systemisk, for eksempel som en tablett. Lokal antiobiose for sårhelingsforstyrrelser er kontroversiell, siden lokalt gitt antibiotika bare når sårvevet upålitelig, forekommer kontaktsensibilisering ofte og valg av multiresistente bakterier fremmes.
Sårinfeksjoner er potensielt livstruende og bør derfor behandles konsekvent.
Smertebehandling
En sårhelingsforstyrrelse kan være forbundet med betydelig smerte, som i alvorlige tilfeller også kan kreve behandling med opiater (veldig sterke smertestillende midler). Overflateanestesi (overfladisk lokalbedøvelse) kan utføres i sårområdet.
Andre prosedyrer
I tillegg til behandlingsmetodene for sårhelingsforstyrrelser beskrevet ovenfor, er det også et stort antall mer eller mindre kontroversielle behandlinger som elektrisk stimulering, sjokkbølge, infrarød eller magnetfeltterapi. I tillegg kan spesialforberedte maddiker i et tett, men ikke lufttett bandasje bidra til helbredelsesprosessen. Spyttet ditt inneholder enzymer som hjelper til med å fjerne plakk og sykt vev.
amputasjon
Til tross for intensiv og tverrfaglig behandling, er amputasjon i noen tilfeller det siste terapeutiske alternativet for kroniske sårhelingsforstyrrelser. Av denne grunn utføres rundt 30 000 mindre og større amputasjoner i Tyskland hvert år.
Fremskynd sårheling
Helbredelsesprosessen for et sår kan støttes. Du kan finne ut hvordan du gjør dette i artikkelen Akselerere sårheling.
Sårheling: sykdomskurs og prognose
Hvis et optimalt sårmiljø kan oppnås og årsaken kan elimineres, er prognosen for en sårhelingsforstyrrelse god. Ofte kan imidlertid årsaken ikke elimineres fullstendig, noe som forverrer prognosen.
En sårhelingsforstyrrelse etter operasjonen fører til et lengre sykehusopphold (med tilhørende risiko) og kan også resultere i kirurgisk sårbehandling.
På lang sikt, av estetiske årsaker, etter at helbredelse har funnet sted, kan arr og sår korrigeres av en plastisk kirurg eller hudlege.
Komplikasjoner
Spesielt fryktes en infeksjon i forbindelse med en sårhelingsforstyrrelse, som igjen kan føre til en abscess og blodforgiftning (sepsis). Sistnevnte er potensielt dødelig og krever mer intensive behandlingsmetoder.
Sårhelingsforstyrrelser kan også føre til vaskulær, nerve, sener, muskler og bein.
Det fryktede rom -syndromet er en nødsituasjon. I tillegg til et akutt utbrudd etter traumer, kan det også utvikle seg kronisk som en del av en alvorlig sårhelingsforstyrrelse. Årsaken til kammersyndromet er komprimering av kar og dermed en begrensning av blodstrømmen på grunn av økt vevstrykk i et avgrenset område, spesielt i underbenet. Vanligvis klager de berørte over alvorlige (nye) smerter. I tillegg er det følsomhet og motoriske lidelser. Diagnosen kan blant annet stilles ved en ultralydundersøkelse. Komsyndrom krever vanligvis akutt kirurgisk behandling.
Forebygging av en (fornyet) sårhelingsforstyrrelse
For å forhindre sårhelingsforstyrrelser, må et sår alltid pleies ordentlig. Først og fremst bør det og området rundt rengjøres forsiktig. Såret bør desinfiseres med antiseptika for dette formålet og bare hvis det er sterkt skittent, da det ellers kan oppstå mer skade i såret. Deretter kan såret dekkes med et sårbandasje. I mer alvorlige tilfeller bør du oppsøke lege som kan sy opp såret. For hvert sår, spesielt skitne sår, bør det også sjekkes om det er tilstrekkelig tetanusbeskyttelse gjennom vaksinasjon.
Siden mange som lider av en sårhelingsforstyrrelse får lignende sårproblemer igjen, må det iverksettes forebyggende tiltak. Dette inkluderer optimal behandling av eksisterende underliggende sykdommer, pasienten slutter å røyke om nødvendig og legen forklarer ham hvordan han kan gjenkjenne en sårhelingsforstyrrelse på et tidlig stadium.
Tags.: palliativ medisin søvn øyne






.jpg)
-der-giraffentrick.jpg)