Polycytemi vera
Astrid Leitner studerte veterinærmedisin i Wien. Etter ti år i veterinærpraksis og datterens fødsel, byttet hun - mer tilfeldig - til medisinsk journalistikk. Det ble raskt klart at hennes interesse for medisinske emner og kjærligheten til å skrive var den perfekte kombinasjonen for henne. Astrid Leitner bor med datter, hund og katt i Wien og Øvre Østerrike.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.Polycytemi vera (PV) er en sjelden, langsomt utviklende form for blodkreft. Det er en ukontrollert økning i blodceller, noe som får blodet til å tykne. Resultatet: risikoen for blodpropp (trombose) øker. Les her hvilke klager som oppstår og hvordan PV behandles.
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. D45

Kort overblikk:
- Hva er polycytemi vera? Sjelden sykdom i de bloddannende cellene i benmargen, form for blodkreft
- Prognose: Hvis den ikke behandles, er prognosen ugunstig; med behandling er median overlevelsestid 14 til 19 år.
- Behandling: blodutslipp, medisiner (blodfortynnende, cytostatika, JAK -hemmere), benmargstransplantasjon, forebygging av trombose
- Symptomer: tretthet, nattesvette, kløe, bein smerter, vekttap, trombose
- Årsaker: Ervervet genetisk modifikasjon (mutasjon)
- Risikofaktorer: alderdom, tidligere trombose
- Diagnostikk: blodprøver, molekylære genetiske tester for en genetisk endring, benmargsbiopsi, ultralyd
- Forebygging: sunn livsstil, undersøkelse for genetiske endringer i familiær akkumulering
Hva er PV?
Polycytemi vera (polycythemia vera, PV) er en sjelden kronisk sykdom i de bloddannende cellene i beinmargen. Siden cellene formerer seg på en ukontrollert måte, er det en form for blodkreft: Leger snakker også om "primær polycytemi" eller "Vaquez-Osler sykdom" eller "Vaquez-Osler sykdom". PV tilhører gruppen "myeloproliferative neoplasms" (MPN), en gruppe sjeldne, ondartede sykdommer i benmargen.
Begrepet polycytemi (også: polycytemi) betyr i utgangspunktet en økning i antall røde blodlegemer (erytrocytter), hematokrit (andel faste blodkomponenter) og hemoglobin (rødt blodpigment). Avhengig av årsaken skilles det mellom forskjellige former for polycytemi:
- Primær polycytemi: polycytemi vera (PV)
- Sekundær polycytemi: gjennom økt produksjon av erytropoietin (et hormon som fremmer dannelsen av røde blodlegemer i beinmargen, kjent som erytropoiesis)
- Relativ polycytemi: på grunn av mangel på væske i kroppen, for eksempel alvorlig oppkast
Under PV er det hovedsakelig røde og hvite blodlegemer som formerer seg på en ukontrollert måte, og i mindre grad også blodplatene. En spesiell form for PV er polycytemi vera rubra, der bare de røde blodcellene formerer seg. Imidlertid forekommer det mye sjeldnere sammenlignet med PV.
PV øker risikoen for blodpropp og trombose. Den økte andelen blodceller (hematokrit) gjør blodet tykkere, noe som øker risikoen for trombose. I verste fall blir de indre organene ikke lenger tilstrekkelig tilført blod. Dette kan føre til komplikasjoner som hjerteinfarkt og slag. Blodpropper i venene (f.eks. Dyp venetrombose) er ikke bare smertefulle, men forårsaker noen ganger lungeemboli hvis de løsner og vaskes i lungene med blodet.
Kurs i Primær
En PV er lumsk og utløser i mange tilfeller ingen symptomer i begynnelsen. Det er to faser av sykdommen:
Kronisk fase (polycytemisk fase): Den økte produksjonen av røde blodlegemer kan vare opptil 20 år ubemerket.
Progressiv sen fase (brukt fase): Hos opptil 25 prosent av pasientene utvikler PV seg til "sekundær myelofibrose". Bloddannelse finner da ikke lenger sted i beinmargen, men i milten eller leveren. I rundt ti prosent av tilfellene endres PV til myelodysplasi (myelodysplastisk syndrom, MDS) eller akutt myeloid leukemi (AML).
Frekvens
PV er en sjelden sykdom: hvert år utvikler mellom 0,4 og 2,8 prosent av befolkningen i Europa det, kvinner omtrent like ofte som menn. På diagnosetidspunktet er de berørte i gjennomsnitt mellom 60 og 65 år.
PV og funksjonshemming
Noen pasienter har det bra til tross for sykdommen og er fullt i stand til å jobbe. Andre står overfor de massive effektene av polycytemi vera. Hvis alvorlige symptomer vedvarer, er det lurt å sende inn en søknad for å avgjøre om personen er alvorlig funksjonshemmet.
Du kan få informasjon så vel som søknadene om fastsettelse av den alvorlige funksjonshemming i den respektive kommune eller byadministrasjon samt hos helsemyndighetene!
Hva er forventet levetid med PV?
Prognosen for PV varierer fra sak til sak. Hvis den ikke behandles, er overlevelsestiden veldig kort, i gjennomsnitt 1,5 år. Pasienter som blir behandlet har en betydelig bedre levealder med et gjennomsnitt på 14 til 19 år. Forebygging av vaskulære okklusjoner (tromboemboli) og myelofibrose samt akutt leukemi, som anses å være de vanligste dødsårsakene, er av spesiell betydning her.
Hvordan behandles primær?
Legen bestemmer hvilken behandling av polycytemi vera som er best i det enkelte tilfellet, avhengig av sykdomsforløpet og pasientens tilstand. De primære målene med behandlingen er å lindre symptomene og forhindre trombose og sykdomsprogresjon. Mulige sekundære sykdommer ved PV er myelofibrose og akutt myeloid leukemi.
Det er avgjørende for behandlingen at pasienten har regelmessige kontroller hos legen. Legen trekker blod gjentatte ganger og tilpasser behandlingen til den respektive pasientens situasjon. Derfor er det vanlig at legen endrer den pågående behandlingen flere ganger.
Senker risikoen for trombose
Generelle tiltak for å redusere risikoen for blodpropp inkluderer:
- Normalisering av vekt
- Vanlig øvelse
- Tilstrekkelig hydrering
- Unngå lange perioder med å sitte
- Behandling av eksisterende kardiovaskulære sykdommer
- Bruk kompresjonsstrømper på lange (luft) turer
Senker hematokrit
Blodsletting er den raskeste og enkleste måten å senke hematokritnivået på. For å gjøre dette tar legen i utgangspunktet 250 til 500 ml blod fra pasienten annenhver til tredje dag til andelen røde blodlegemer i blodet (i begge kjønn) har falt under 45 prosent. I det videre forløpet tilpasses tidsintervallet og mengden blod som trekkes til den respektive hematokritverdien til pasienten. Målet er å holde hematokritverdien permanent under 45 prosent.
Som et alternativ til blodutslipp bruker legen det som er kjent som "erytrocytaferese". Denne fremgangsmåten ligner dialyse (blodvask ved nyresykdom): Blodet frigjøres ikke fra giftstoffer, men fra røde blodlegemer (erytrocytter).
Medisinering
- Antikoagulantia (antiplatelet -midler) som acetylsalisylsyre forhindrer at blodplater klumper seg sammen og dannes blodpropper.
- Såkalte cytostatika (cellegift) reduserer det sterkt økte antallet celler ved å hemme dannelsen av nye blodceller i beinmargen. Alternativt kan hormonlignende budbringersubstanser som interferon-alfa også brukes.
- I følge de siste funnene er såkalte JAK-hemmere spesielt egnet for behandling av PV. De hemmer aktiviteten til visse stoffer som forårsaker at det dannes for mange blodceller.
Stamcelletransplantasjon
Stamcelletransplantasjon er den eneste behandlingen som kan kurere PV. På grunn av risikoen for alvorlige bivirkninger, er den imidlertid bare egnet for pasienter i avanserte stadier av sykdommen. Den har form av en infusjon der den syke beinmargen erstattes med sunn marg fra en egnet donor. Før du gjør dette må imidlertid alle pasientens syke benmargsceller drepes ved hjelp av sterk cellegift og stråling.
Etter transplantasjonen får pasienten medisiner som forhindrer det nye immunsystemet, som også ble overført av giveren, til å angripe mottakerens kropp. I løpet av denne tiden er pasienten spesielt utsatt for infeksjoner. Det tar omtrent et halvt år før det nye immunsystemet tilpasser seg kroppen. Når denne fasen er overvunnet, forsvinner vanligvis begrensningene i livet til de berørte gradvis.
Hva kan jeg gjøre på egen hånd?
Disse tipsene vil bidra til å lindre de typiske symptomene på PV:
Tretthet: De fleste PV -pasienter opplever alvorlig utmattelse og tretthet. Det kan ikke forhindres, men under visse omstendigheter "administreres": Vær oppmerksom på når du føler deg spesielt sliten. Planlegg aktivitetene dine for å komme når du vanligvis føler deg best. Fysisk aktivitet motvirker også tretthet og forbedrer søvnen din.
Kløe: Hvis du tar et lunkent bad med litt natron eller kokt havregryn før sengetid, vil det lindre kløe. Bruk mild såpe uten fargestoffer og skyll godt. Nær deretter huden med en rik fuktighetskrem.
Nattesvette: Lette, løstsittende klær og sengetøy i bomull får deg til å svette mindre. Ha et håndkle og et glass vann klar, og prøv å ikke spise noe tungt før du legger deg.
Kosthold: Kosthold spiller en viktig rolle, spesielt ved kroniske sykdommer. De fysiske og psykologiske funksjonene opprettholdes bare når energi- og næringsbehovet er oppfylt. Det er ingen spesiell diett for å påvirke PV positivt.
Hvis det ikke er intoleranser eller allergier, er en diett som også er gunstig for friske mennesker tilrådelig. Vi anbefaler et middelhavskosthold, som anses å være godt og balansert i sammensetningen, ettersom det bruker mye grønnsaker, fisk og vegetabilske oljer av høy kvalitet i stedet for animalsk fett.
Generelle anbefalinger for et balansert kosthold:
- Spis en rekke matvarer, spesielt plantebasert mat.
- Spis frukt og grønnsaker daglig: Opptil tre porsjoner grønnsaker om dagen, inkludert belgfrukter og nøtter.
- Gi preferanse til fullkornsprodukter, spesielt brød, pasta, ris og mel.
- Spis bare små mengder animalsk mat: fisk en eller to ganger, kjøtt ikke mer enn 300 til 600 g per uke.
- Unngå skjult fett, foretrekk vegetabilske oljer som raps eller olivenolje.
- Bruk salt og sukker veldig sparsomt.
- Drikk nok vann - rundt 1,5 liter per dag.
- Unngå sukkerholdige og alkoholholdige drikker.
- Tilbered måltidene forsiktig - lag mat så lenge som nødvendig og så kort som mulig.
- Ta deg god tid til å spise.
- Se på vekten din og fortsett å bevege deg.
Symptomer
Symptomene på polycytemi vera varierer fra person til person og avhenger i stor grad av sykdomsstadiet. Mange pasienter har ingen symptomer i det hele tatt, spesielt i begynnelsen av sykdommen. Nettopp fordi diagnosen ofte bare stilles ved en tilfeldighet og de som rammes er helt symptomfrie på det tidspunktet diagnosen stilles, er kunnskap om sykdommen i utgangspunktet et sjokk for mange.
Sykdommen begynner alltid lumsk, symptomene utvikler seg bare sakte. Tegn på PV kan omfatte:
- Tretthet, utmattelse
- Rødt ansiktshud, blårød hud og slimhinner, høyt blodtrykk (forårsaket av det "fortykkede" blodet)
- Kløe, spesielt når huden er fuktet med vann (påvirker 70 prosent av pasientene)
- Nattesvette og overdreven svette på dagtid
- Beinsmerter
- Vekttap som verken er ønsket eller skyldes andre sykdommer
- Magesmerter (diffus smerte i høyre øvre del av magen) og en følelse av metthet på grunn av utvidelse av milten (splenomegali). På grunn av den økte celleproduksjonen, må milten bryte ned et spesielt stort antall gamle og endrede blodceller. I tillegg, i en senere fase av sykdommen, skifter dannelsen av blodceller til milten.
- Sirkulasjonsproblemer i hender og føtter, synsforstyrrelser, ubehag eller prikking i armer og ben (forårsaket av blokkeringer i mindre blodårer)
- Hjerneslag, hjerteinfarkt, dyp venetrombose (på grunn av blokkeringer i større blodårer)
Hva er årsakene til PV?
PV er forårsaket av en funksjonsfeil i de bloddannende cellene i beinmargen. Dette utløses av en genetisk endring (mutasjon) som kan påvises hos nesten alle pasienter med polycytemi vera.
97 prosent av alle PV-pasienter har en mutasjon i det såkalte JAK-genet (forkortelse for “Janus Kinase 2”). Det får de bloddannende cellene til å formere seg på en ukontrollert måte. Det produseres for mange blodlegemer, spesielt røde og hvite blodlegemer. Blodplater kan også produseres for mye og "tykne" blodet. Konsekvensen er økt risiko for trombose.
Selv om PV forekommer oftere i noen familier, er det ikke en klassisk arvelig sykdom: den genetiske endringen blir ikke gitt videre, men utvikler seg bare i løpet av livet. Hvordan dette oppstår er ukjent.
Hva gjør legen?
Siden polycytemi vera vanligvis ikke forårsaker symptomer i de tidlige stadiene, oppstår mistanken om PV ofte bare som et tilfeldig funn under rutinemessige blodprøver. Det er merkbart at antallet røde blodlegemer og hematokrit er betydelig økt. En annen indikasjon er økt antall blodplater og leukocytter.
Hvis disse blodverdiene er forhøyet, henviser familielegen vanligvis pasienten til en lege (hematolog) som spesialiserer seg på blodforstyrrelser for ytterligere avklaring.
Dette gjør diagnosen PV basert på tre kriterier:
Blodverdier: Typiske for PV er økte verdier av de bloddannende cellene og hematokrit. Den normale verdien av hematokrit er 37 til 45 prosent for kvinner og 40 til 52 prosent for menn. På diagnosetidspunktet har PV -pasienter ofte verdier over 60 prosent.
JAK2 -mutasjon: Ved hjelp av molekylære genetiske metoder undersøkes blodet for genetiske endringer (mutasjoner).
Spesielle egenskaper i benmargen: For å kunne undersøke benmargen for typiske endringer, tar legen en liten mengde benmarg fra pasienten under lokal eller kort bedøvelse.
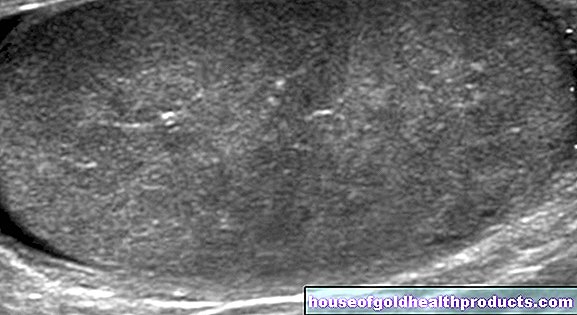
Vaskulære endringer eller eksisterende blodpropper samt milten som vanligvis er forstørret i PV kan blant annet diagnostiseres ved hjelp av ultralydundersøkelse.
Forhindre
Siden årsaken til den genetiske endringen som forårsaker sykdommen er ukjent, er det ingen anbefalinger for å forhindre PV. Hvis polycytemi vera forekommer oftere i en familie, anbefales genetisk rådgivning. En spesialutdannet lege bruker en blodprøve for å avgjøre om noen har mutasjonen i JAK -genet.
Hvis den tilsvarende genetiske endringen oppdages, betyr ikke dette nødvendigvis at PV faktisk bryter ut!
Tags.: røyking forebygging kvinners helse