Myelofibrose
Astrid Leitner studerte veterinærmedisin i Wien. Etter ti år i veterinærpraksis og datterens fødsel, byttet hun - mer tilfeldig - til medisinsk journalistikk. Det ble raskt klart at hennes interesse for medisinske emner og kjærligheten til å skrive var den perfekte kombinasjonen for henne. Astrid Leitner bor med datter, hund og katt i Wien og Øvre Østerrike.
Mer om -ekspertene Alt -innhold kontrolleres av medisinske journalister.Myelofibrose er en kronisk benmargsykdom fra gruppen "myeloproliferative neoplasier". Over tid mister folks benmarg evnen til å lage blodceller. Les her hvordan sykdommen utvikler seg, hvilke tegn indikerer myelofibrose og hvordan den behandles!
ICD -koder for denne sykdommen: ICD -koder er internasjonalt anerkjente koder for medisinske diagnoser. De finnes for eksempel i legebrev eller på attester om arbeidsuførhet. D47

Kort overblikk
- Hva er myelofibrose? Myelofibrose er en kronisk og progressiv sykdom der beinmargen blir til bindevev og derved mister evnen til å produsere blodceller.
- Sykdomsforløp og prognose: Sykdomsforløpet varierer fra person til person. Sykdommen kan bare kureres i sjeldne tilfeller, men den er ofte treg.
- Behandling: Behandlingen tar sikte på å lindre symptomer og forbedre livskvaliteten. Watch & Wait (venter og regelmessige kontroller av legen), medisiner (målrettet terapi med såkalte JAK2-hemmere), stråling eller fjerning av milten, stamcelletransplantasjon
- Årsaker: Myelofibrose er forårsaket av genforandringer i de bloddannende cellene i benmargen. Hvordan dette skjer er stort sett ukjent.
- Risikofaktorer: Det er ingen risikofaktorer som gjør sykdommen mer sannsynlig, men noen mennesker har en arvelig tendens til å utvikle myelofibrose.
- Symptomer: tretthet, kortpustethet, hjertebank, tendens til tilbakevendende infeksjoner og blodpropper, blødning av hud og slimhinner, vekttap, smerter i øvre del av magen, hodepine, feber, nattesvette
- Diagnostikk: blodprøver (ofte tilfeldige resultater!), Benmargsbiopsi, ultralyd og computertomografi av milt og lever, molekylær genetisk undersøkelse
- Forebygging: Ingen forebyggende tiltak mulig
Hva er myelofibrose?
Myelofibrose er en kronisk sykdom der beinmargen blir til bindevev og mister evnen til å produsere blodceller. Begrepet er avledet fra det greske ordet myelós for benmarg. Fibrose beskriver den patologiske økningen i bindevev i organer.
Andre navn på myelofibrose er "osteomyelofibrose" (OMF), "kronisk myeloproliferativ sykdom" (CMPE) og "kronisk idiopatisk myelofibrose" (CIMF). Disse begrepene er imidlertid utdaterte og har ikke blitt brukt i medisinske kretser på flere år.
Hvordan fungerer normal bloddannelse?
Benmargen er kroppens viktigste bloddannende organ. Den består av bindevev og stamceller som blant annet produserer blodceller. Det finnes hovedsakelig i lange bein (f.eks. Overarm og lårben), i ryggvirvlene og i bekkenbeina. Funksjonelle blodceller modnes fra stamcellene i flere mellomtrinn. Disse inkluderer røde og hvite blodlegemer og blodplater. Leger omtaler prosessen med dannelse av blodceller som hematopoiesis.
Hva skjer med myelofibrose?
Ved myelofibrose fører en funksjonsfeil i stamcellene i utgangspunktet til økt produksjon av benmarg og blodceller. På lang sikt blir beinmargen gradvis erstattet av bindevev. Det mister til slutt evnen til å lage blodceller.
For fortsatt å produsere nye blodlegemer, overføres bloddannelsen til andre organer (milt, lever). Leger kaller det ekstramedullær (utenfor beinmargen) bloddannelse. I begynnelsen er det fortsatt mulig å dekke behovet for blodceller. I senere stadier av myelofibrose er leveren og milten ikke lenger i stand til å produsere nok celler - dannelsen av blodceller går i stå.
Former av myelofibrose
Myelofibrose, sammen med polycytemi vera (PV) og essensiell trombocytemi (ET), tilhører gruppen "kroniske myeloproliferative neoplasier" (MPN). Felles trekk er at ved alle sykdommer produseres flere blodceller eller bindevevsceller i beinmargen.
Myelofibrose forekommer i to former:
Primær myelofibrose (PMF): Primær myelofibrose utvikler seg tilfeldig i løpet av livet, uten tidligere sykdom. Det er den vanligste formen for myelofibrose.
Sekundær myelofibrose (SMF): Sekundær myelofibrose utvikler seg fra en allerede eksisterende sykdom (PV eller ET).
Frekvens
Myelofibrose er en av de sjeldne sykdommene: 0,5 til 1,5 per 100 000 mennesker utvikler det hvert år. Sykdommen forekommer hovedsakelig i alderdommen: I gjennomsnitt er pasientene 65 år på diagnosetidspunktet, menn rammes noe oftere enn kvinner på 65 prosent. Unge voksne er relativt sjeldne, og PMF er praktisk talt ikke-eksisterende hos barn.
Er myelofibrose dødelig / herdbar?
kurs
Myelofibrose er veldig forskjellig fra pasient til pasient. Det kan ikke forutsies hos hvilken pasient sykdommen vil utvikle seg sakte og hos hvilken pasient den vil utvikle seg raskere. Det er derfor ikke mulig å komme med en generell uttalelse om forventet levealder. Mens noen av pasientene lever uten symptomer i mange år, utvikler sykdommen seg raskt hos andre og ender til slutt dødelig etter måneder til noen få år. De vanligste dødsårsakene er overgangen til akutt myeloid leukemi, hjerte- og karsykdommer og infeksjoner.
prognose
Det individuelle sykdomsforløpet er avgjørende for prognosen for myelofibrose. Disse inkluderer faktorer som pasientens alder, symptomene og blodverdiene (antall blodceller, hemoglobinverdi). En annen faktor som påvirker prognosen er om og hvor godt pasienten vil reagere på behandlingen.
Til tross for moderne medisiner og ulike behandlingsalternativer, kan myelofibrose for tiden bare kureres med medisiner i sjeldne tilfeller og bare med en stamcelletransplantasjon. Hos rundt 20 prosent av alle som er berørt, blir myelofibrose til akutt leukemi (blodkreft) til tross for behandling.
Hvordan behandles myelofibrose?
Behandling for myelofibrose er vanligvis rettet mot å lindre symptomene på sykdommen og opprettholde livskvaliteten. Til tross for moderne terapier er det i de fleste tilfeller ikke mulig å helbrede med medisiner. Den eneste måten å kurere sykdommen på er gjennom stamcelletransplantasjon. Dette innebærer imidlertid risiko og er ikke egnet for hver myelofibrose -pasient.
Behandling i et tidlig stadium av sykdommen
Se og vent: Ikke alle pasienter trenger medisinbehandling umiddelbart. For pasienter som ikke har symptomer, venter legen vanligvis og foretar regelmessige kontroller. Pasienten vil bare få behandling når de første symptomene oppstår. Hvis pasienten og legen bestemmer seg for "Se og vent" -strategien, er det viktig å holde de avtalte kontrollavtalene (f.eks. Blodprøver) og være oppmerksom på typiske symptomer.
Medisiner som undertrykker dannelsen av nye blodlegemer: Ved begynnelsen av sykdommen produserer benmargen i utgangspunktet et stort antall blodceller. I denne fasen kan det være nødvendig å bruke legemidler som undertrykker dannelsen av nye blodlegemer.
Behandling i det sene stadiet av sykdommen
Etter hvert som sykdommen utvikler seg, dannes færre og færre blodlegemer, noe som fører til anemi og de typiske symptomene på myelofibrose.
Blodtransfusjon: Blodoverføringer bidrar til å holde antallet røde blodlegemer stabilt og for å lindre symptomene på anemi (blekhet, tretthet, pustevansker).
Janus kinasehemmere (JAK2-hemmere): Såkalte Janus kinasehemmere for behandling av myelofibrose har vært på markedet i noen år. Den aktive ingrediensen ruxolitinib tolereres vanligvis godt og forbedrer i mange tilfeller symptomene. Symptomer som feber, nattesvette, bein smerter og vekttap reduseres betydelig. De reduserer også størrelsen på milten og leveren. Varigheten av behandlingen er ikke tidsbegrenset.
Interferoner: Lignende resultater som med JAK2-hemmere (reduksjon av miltens størrelse) oppnås med såkalte interferoner. De brukes hovedsakelig i veldig tidlige former for myelofibrose.
Kortison: Kortisonpreparater brukes spesielt hos pasienter som utvikler feber. De forbedrer anemi i noen tilfeller, men er kontroversielle fordi de undertrykker immunsystemet samtidig.
Stråling av milten: Strålingen reduserer miltens størrelse og lindrer dermed gastrointestinale plager. Imidlertid vil de vokse tilbake i størrelse over tid, og behandlingen må kanskje gjentas.
Fjerning av milten (splenektomi): I senfasen av myelofibrose er milten vanligvis sterkt forstørret. Det legger press på magen og tarmene, forårsaker smerte og fordøyelsesbesvær (diaré, forstoppelse). Å fjerne milten er forbundet med økt risiko for vaskulær okklusjon (trombose): Blant annet fungerer milten som lagringssted for blodplater. Når den fjernes, øker antall blodplater i blodet. Dette øker risikoen for blodpropp.
Stamcelletransplantasjon: Den eneste måten å kurere myelofibrose er for tiden den såkalte allogene stamcelletransplantasjonen. I denne prosessen overføres friske stamceller fra benmargen eller blod fra en donor til pasienten. “Allogen” betyr at stamcellene ikke kommer fra pasienten selv, men fra en frisk donor. Målet med behandlingen er at de overførte blodstamceller danner fungerende blodceller igjen på egen hånd.
For at den transplanterte benmargen ikke skal avvises, mottar pasienten det som kalles "kondisjoneringsterapi" før transplantasjonen. Det slår av kroppens egne forsvarsceller, noe som øker pasientens følsomhet for infeksjon sterkt. Inntil den overførte beinmargen begynner å fungere og produserer tilstrekkelige blodceller, utsettes pasienten for en sterkt økt risiko for infeksjon.
Allogen stamcelleterapi er derfor bare et alternativ for en liten gruppe pasienter. Det utføres vanligvis bare på yngre pasienter som har alvorlig myelofibrose, men ellers er i god allmenntilstand.
Kosthold ved myelofibrose
Det er ingen spesifikk anbefalt diett for myelofibrose. De fleste myelofibrose -pasienter utvikler gastrointestinale klager som forstoppelse og flatulens på grunn av forstørret lever og milt. I disse tilfellene er det tilrådelig å konsumere nok fiber (korn, frukt, grønnsaker), å drikke nok og unngå flatulent mat som kålgrønnsaker, løk og hvitløk.
Hva er symptomene på myelofibrose?
Symptomene på myelofibrose avhenger av sykdomsstadiet. Spesielt i begynnelsen av sykdommen er symptomene fortsatt svært uspesifikke. Symptomer som tretthet, utmattelse og økt mottakelighet for infeksjoner forekommer også i sammenheng med mange andre sykdommer og retter i utgangspunktet ikke mistanke om den sjeldne beinmargsykdommen. Av denne grunn stilles diagnosen vanligvis sent når det er endringer i blodtallet -
ofte ved en tilfeldighet som en del av forebyggende medisinske kontroller.
Bare i det videre forløpet forsterkes sykdomsfølelsen. Typiske symptomer som oppstår når myelofibrose utvikler seg inkluderer:
- Øvre magesmerter og for tidlig oppblåsthet på grunn av utvidelse av milten og leveren
- Fordøyelsesbesvær som diaré, forstoppelse
- halsbrann
- Lite appetitt, vekttap
- Emboli og trombose
- blekhet
- Kortpustethet
- Nattesvette
- feber
- Prikkende følelse og dårlig sirkulasjon i hender og føtter
- Kløe (spesielt med PV)
- Beinsmerter og leddsmerter (i senere stadier av sykdommen)
- Økt tendens til blødning (ofte blåmerker, neseblod)
Årsaker og risikofaktorer
De eksakte årsakene til myelofibrose er ukjente. Hos rundt 65 prosent av alle myelofibrose -pasienter finner leger en karakteristisk genendring på kromosom 9. I pasientens blodstamceller Denne genetiske endringen, kjent som JAK2 -mutasjonen (Januskinase2 -mutasjon), finnes også hos noen pasienter med polycytemi vera ( PV) og essensiell trombocytemi (ET) som kan påvises.
JAK2 -mutasjonen får de hvite blodlegemene og blodplatene til å formere seg på en ukontrollert måte. Den massive dannelsen av blodceller stimulerer samtidig dannelsen av såkalte "vekstfaktorer". Disse stimulerer igjen benmargsceller til å produsere bindevevsceller. Benmargen blir stadig mer fortrengt av bindevev, og det er derfor det dannes færre og mindre funksjonelle blodceller. Kroppen prøver å kompensere for mangelen og flytter blodproduksjonen til andre organer. Blodcellene produseres nå hovedsakelig i milten og i mindre grad i leveren. Resultatet: begge organene forstørres. Hvordan den utløsende genetiske endringen skjer er ukjent.
Risikofaktorer
Alder er den største risikofaktoren for å utvikle primær myelofibrose. Jo høyere alder, desto større er sannsynligheten for en JAK2 -mutasjon. Det er foreløpig ingen bevis for at en bestemt livsstil eller ytre påvirkninger som ioniserende stråling eller kjemiske stoffer øker sannsynligheten for sykdom.
Sekundær myelofibrose utvikler seg fra andre kroniske myeloproliferative sykdommer. Diagnosen polycytemi vera eller essensiell trombocytemi øker risikoen for å utvikle myelofibrose.
Er Myelofibrose arvelig?
I mange tilfeller utløses myelofibrose av en genetisk endring i stamcellene som danner blod. Mutasjonen utvikler seg vanligvis spontant i løpet av livet og blir ikke gitt videre. Hvordan dette skjer er ennå ikke avklart.
Kroniske myeloproliferative sykdommer er imidlertid mer vanlige i noen familier. Leger antar at de berørte har en arvelig tendens til disse sykdommene: De bærer et genetisk materiale som favoriserer forekomsten av mutasjonen (JAK2 -mutasjon). Imidlertid vil bare en prosent av mennesker med en slik tendens faktisk utvikle myelofibrose.
Undersøkelse og diagnose
Rundt en fjerdedel av pasientene har ingen symptomer ved diagnosen "myelofibrose". Siden symptomene er svært uspesifikke, spesielt i begynnelsen av sykdommen (tretthet, tretthet, økt mottakelighet for infeksjoner), oppsøker de fleste myelofibrose -pasienter ikke lege før sent. De endrede blodverdiene blir vanligvis lagt merke til av fastlegen under andre undersøkelser (f.eks. Forebyggende medisinsk kontroll). Hvis det er mistanke om en kronisk myeloproliferativ sykdom, henviser familielegen vanligvis pasienten til en hematolog (spesialist i blodsykdommer).
Fysisk undersøkelse: Under den fysiske undersøkelsen palperer legen magen, blant annet for å avgjøre om milten og / eller leveren er forstørret.
Blodprøve: I begynnelsen av sykdommen dominerer en økning i blodplater og en moderat økning i hvite blodlegemer. Senere endres fordelingen av cellene i blodtallet - det er mangel på røde og hvite blodlegemer og blodplater. De røde blodcellene endres også vanligvis i form. De er ikke lenger runde, men har en "dråpeform".
Ultralydundersøkelse: En ultralydundersøkelse kan bestemme en forstørrelse av milten og leveren.
Molekylær genetisk testing: Omtrent 65 prosent av alle myelofibrose -pasienter har en JAK2 -mutasjon. Det kan oppdages via en spesiell blodprøve.
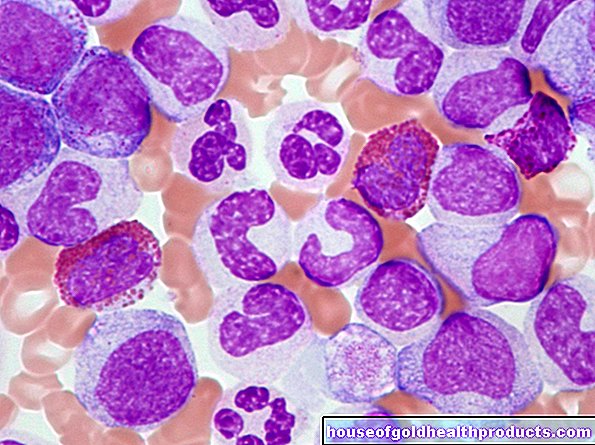
Benmargsaspirasjon: Siden JAK2 -mutasjoner også forekommer ved andre sykdommer som PV og ET, er neste trinn et beinmargsaspirasjon. Myelofibrose kan diagnostiseres pålitelig på grunnlag av de typiske endringene. For å gjøre dette tar legen prøver fra beinmargen i bekkenbeinet under lokalbedøvelse og undersøker dem under mikroskopet for typiske endringer.
Som regel tas to forskjellige prøver fra beinet: på den ene siden suges flytende benmarg av med en tynn nål, og på den andre siden utfører legen en slagbiopsi. For å gjøre dette fjerner han en liten sylinder fra bekkenbeinet. I sluttfasen av sykdommen skjer det at det ikke lenger er noe flytende benmarg. Leger snakker da om en "tørr marg".
Forhindre
Fordi den eksakte årsaken til myelofibrose ikke er kjent, er det ingen vitenskapelige anbefalinger for å forhindre sykdommen. Hvis myelofibrose eller andre kroniske myeloproliferative sykdommer (ET, PV) forekommer i familier og over minst tre generasjoner, anbefaler leger genetisk rådgivning. En spesialist i menneskelig genetikk vurderer deretter risikoen for at sykdommen vil oppstå hos de planlagte avkomene, spesielt hvis de ønsker å få barn.
Tags.: sunn arbeidsplass narkotika Sykdommer